Hüftschäfte - Implantat - Atlas Zementfreie Hüftpfannen
Hüftschäfte - Implantat - Atlas Zementfreie Hüftpfannen
Hüftschäfte - Implantat - Atlas Zementfreie Hüftpfannen
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Zementierte und zementfreie <strong>Hüftschäfte</strong><br />
Konstruktion und Klassifikation<br />
H. Effenberger, M. Imhof, U. Witzel<br />
Die Anatomie des proximalen Femurs ist ausgesprochen<br />
variabel (Dorr 1993), sodass kein Femur<br />
dem anderen exakt gleicht. Die Femurosteotomieflächen<br />
zeigen eine große Varianz, konkrete<br />
Muster sind nicht zu erkennen (Jerosch et al. 1999).<br />
Ein regelrechter Canal Flare Index (CFI, Noble et al.<br />
1988) liegt bei der Mehrzahl vor, dennoch müssen<br />
auch abweichende Formen versorgt werden.<br />
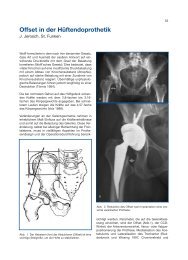
Die Lateralisation (Offset) des Femurs bewegt sich<br />
zwischen 20 mm und 65 mm (Noble et al. 1988,<br />
Aldinger 2004) und steht in direktem Zusammenhang<br />
mit dem CCD-Winkel und der Halsachsenlänge.<br />
Diese beiden Größen bestimmen wiederum den Offset,<br />
die Beinlängenveränderung sowie die Lage des<br />
Drehzentrums.<br />
Für die Antetorsion (Abb. 1) des Femurs werden<br />
Winkelunterschiede von 30° und ein CCD-Winkel<br />
(Abb. 2) von 120° bis 130° angegeben (Seki et al.<br />
1998, Kummer et al. 1999, D'Lima et al. 2000, Robinson<br />
et al. 1997, Bader et al. 2002, Jerosch et al.<br />
2002). Am Femur und <strong>Implantat</strong> (Abb. 2, 3) ist der<br />
CCD-Winkel als Centrum/Caput-Collum-Diaphysen-<br />
Winkel definiert.<br />
Am <strong>Implantat</strong> ist die Halsachsenlänge durch die Distanz<br />
zwischen dem zentralen Schnittpunkt (Schnittpunkt<br />
der Halsachse und der Stielachse) und dem<br />
proximalen Halsende (Abb. 3) gegeben. Die Halslänge<br />
reicht vom proximalen zum distalen Halsende.<br />
Die Stielachse entspricht der Diaphysenachse am<br />
Femur.<br />
Der Prothesenhals setzt sich aus Konus und Halsteil<br />
zusammen. Das Vorhandensein dieser veränderlichen<br />
Größen führt zu einer großen Variabilität der<br />
Schenkelhalsgeometrie. Die Probleme bei der<br />
Wiederherstellung der ursprünglichen Verhältnisse<br />
durch <strong>Implantat</strong>e zeigen sich in der Vielzahl von<br />
Hüftschaft-Modellen, aufgeteilt in verschiedene<br />
Größen.<br />
Die Resektionsebene (Abb. 3) ist als historischer<br />
Begriff zu werten, der von den zementierten Kragenprothesen<br />
abgeleitet ist und auch bei zementfreien<br />
Schäften verwendet wird. Voraussetzung für die Verwendung<br />
eines Kragens ist die Übereinstimmung<br />
von anatomischer Resektionsebene und proximaler<br />
Prothesenkonstruktion hinsichtlich Kragenwinkel und<br />
seiner Position.<br />
Bei physiologischer Belastung trifft die Gelenkresultierende<br />
(Bergmann et al. 2004) im Einbeinstand<br />
unter 16° gegen die Senkrechte auf den Hüftkopf.<br />
Danach verläuft der Kraftvektor intraossär. Beim<br />
künstlichen Hüftgelenk werden die Kräfte über den<br />
Kugelkopf auf das <strong>Implantat</strong> übertragen (Abb. 4). Der<br />
Kraftvektor läuft, bedingt durch die schlanke Halsund<br />
Schaftkonstruktion, medial außerhalb der<br />
Prothese und erzeugt somit neben der Axialbelastung<br />
ein Biegemoment (Kippmoment), das durch<br />
radiale Reaktionskräfte des Femurs kompensiert<br />
werden muss. Beim Aufstehen aus dem Sitzen und<br />
beim Treppensteigen wird auf die Prothese ein hohes<br />
Rotationsmoment übertragen, sodass hinsichtlich der<br />
Primärstabilität entsprechende Rotations-(Dreh-),<br />
Radial-(Kipp-) und Axialstabilität gegeben sein<br />
müssen.<br />
Von anterior-posterior betrachtet, entstehen, bedingt<br />
durch einen variablen Offset, unterschiedliche Kippmomente,<br />
aber auch von lateral gesehen, auf Grund<br />
von Veränderungen der Anteversion. Die axialen<br />
Belastungskomponenten pressen den Stiel in den<br />
Femur und erzeugen Kippmomente im proximalen<br />
Prothesenteil. Von Bedeutung ist dabei ein Wechsel<br />
der Stielbelastung. So entstehen im Stehen, insbesondere<br />
im Einbeinstand (Extension), die größten<br />
Kippmomente und axialen Belastungen. Diese<br />
ändern sich, z. B. beim Niedersetzen oder beim Treppensteigen,<br />
in Rotationsmomente. Die auftretenden<br />
Kräfte stehen in engem Zusammenhang mit den<br />
geometrischen Verhältnissen des Schenkelhalses<br />
und damit auch mit der Auslegung des Hüftstiels in<br />
diesem Bereich (Halslänge/CCD-Winkel).<br />
+15°<br />
-15°<br />
AT<br />
Abb. 1 Antetorsionswinkel (AT). Die durchschnittliche<br />
Femurantetorsion liegt bei ca. 12-14°.<br />
3
4 H. Effenberger, M. Imhof, U. Witzel<br />
Abb. 2 Femur (a von vorne, b von lateral, c von medial).<br />
Halsachse<br />
Konus Halsteil<br />
Halslänge (Hals)<br />
proximales Halsende<br />
Halsachsenlänge<br />
Centrum<br />
Caput<br />
Collum<br />
Offset<br />
Lateralisation<br />
CCD-Winkel<br />
Diaphyse<br />
a b c<br />
Keil-/Konus-<br />
Winkel (ap)<br />
Stielachse<br />
Zentraler<br />
Schnittpunkt<br />
distales Halsende<br />
zentrales Stielende<br />
Resektionsebene<br />
Beinlängen-<br />
Veränderung<br />
proximales Stielende<br />
Stiellänge (Stiel)<br />
Keil-/Konus-<br />
Winkel (v. lateral)<br />
distales Stielende<br />
a b c<br />
Abb. 3 <strong>Zementfreie</strong>r Hüftschaft (a von vorne, b von lateral, c von medial).
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 5<br />
R<br />
Fz<br />
a<br />
Fx<br />
R<br />
Fy<br />
Fy<br />
Fz<br />
Radialkraft<br />
Fz<br />
R<br />
Rotationskraft<br />
Axialkraft Radialkraft<br />
Fy<br />
c d e<br />
Fz<br />
Abb. 4 Der Schaft ist analog der Femurachse und Kurvatur in ap von proximal lateral nach distal medial und in der Seitenansicht<br />
von proximal dorsal nach distal ventral geneigt. Diese Position entspricht der im Stand. Daraus ist ersichtlich,<br />
dass neben den beiden Kraftvektoren Fx und Fz auch der Vektor Fy besteht, der in dieser Position ein relativ kleines Torsionsmoment<br />
bezüglich der Stielachse bewirkt. Aus der Axialkraft (Fz) entstehen Kippmomente und, bedingt durch die Keilform,<br />
Radialkräfte nach medial und lateral sowie ventral und dorsal. Fy erzeugt die Rotationskraft, woraus ein Torsionsmoment<br />
entsteht (a).<br />
Abbildung b zeigt die Zerlegung der Resultierenden R in die Vektoren Fz und Fx. Diese beiden Kräfte bewirken Kippmomente<br />
in der Frontalebene. Wenn die Verankerung der Prothese oberhalb der Schnittebene der Resultierenden liegt, ergibt<br />
sich eine Rotation des Kopfes nach medial, wenn unterhalb, dann nach lateral.<br />
Abbildung c entspricht etwa dem Zustand von Abb. a in der Lateralansicht, d. h. im Stand ist die Rotationskraft gering (Fy)<br />
und die Axialkraft Fz groß. Mit zunehmender Flexion (d, e) wird die Rotationskraft größer und die Axialkraft wird geringer.<br />
Bei dieser Betrachtung ist die Richtung der Resultierenden R immer als konstant angenommen.<br />
R<br />
Fy<br />
Fx<br />
b<br />
R<br />
Fz
6 H. Effenberger, M. Imhof, U. Witzel<br />
Die <strong>Implantat</strong>ionstechnik über einen axialen Zugang<br />
ermöglicht das Einbringen von langen und geraden<br />
Stielen, die hohe Kippstabilität in alle Richtungen<br />
aufweisen. Die Kippstabilität hängt direkt mit den<br />
Stiellängen zusammen, wobei lange Stiele sich stabiler<br />
als kurze implantieren lassen.<br />
Der Hüftstiel (Abb. 3), der dem Verankerungsteil der<br />
Prothese entspricht, hat die Aufgabe der Verankerung<br />
und die auftretenden Kräfte weiterzuleiten.<br />
Stielform und Stiellänge sind unterschiedlich und<br />
abhängig vom Verankerungstyp und der Konstruktion.<br />
Die gewünschte Art der Kraftübertragung vom<br />
<strong>Implantat</strong> auf den Knochen bestimmt im Wesentlichen<br />
das Design des Hüftstiels. Dieser sollte so<br />
gestaltet sein, dass die physiologische Krafteinleitung<br />
möglichst nachvollzogen wird und von proximal<br />
nach distal abnimmt. Durch die Resektion des<br />
Schenkelhalses wird die physiologische Krafteinleitung<br />
geändert.<br />
ZEMENTIERTE SCHÄFTE<br />
Voraussetzung für die dauerhafte <strong>Implantat</strong>sstabilität<br />
ist die Fixation von <strong>Implantat</strong>, Zement und Knochen<br />
mit intaktem Interface.<br />
Für die Verankerung ist, geometrisch betrachtet, eine<br />
Stielkrümmung mit konstantem Radius ideal. Die<br />
gebogene Form wirkt insbesonders zum Auffangen<br />
von Rotationskräften, aber auch als axiale Stabilisation.<br />
Dazu dienen ebenso rechteckige oder trapezoide<br />
Querschnittsformen (Abb. 5a, b), wobei diese auch<br />
zur Stabilisierung von Valgus-/Varus-Bewegungen dienen.<br />
Bei der Umsetzung von Lösungen zur Verankerung<br />
wurde eine Vielzahl von Stielbögen und Querschnitten<br />
entwickelt.<br />
Stabilisatoren<br />
Zur Unterstützung der Stabilität werden an den<br />
<strong>Implantat</strong>en zusätzliche Stabilisatoren angebracht.<br />
Ein proximaler Kragen soll ein Nachsinken, aber<br />
auch durch Abdichtung ein Austreten von Zementpartikeln<br />
verhindern. Dadurch wird zudem eine Verbesserung<br />
der Zementkompression erreicht. Ob ein<br />
Nachsinken dadurch effektiv verhindert werden kann,<br />
ist fraglich.<br />
Durch die geänderte Krafteinleitung kommt es postoperativ<br />
zu einer Kalkarresorption, wodurch der Kragen<br />
seine ursprünglich vorgesehene Funktion der<br />
Kraftübertragung verliert (Kale et al. 2000).<br />
a b<br />
c d e<br />
Abb. 5 Rechteckige (a) und trapezoide (b) Querschnittsformen,<br />
Nut (c) und Finnen (Stabilisatoren d, e)<br />
Die Frage, ob eine Prothese einen Kragen haben sollte<br />
oder nicht, kann auch durch die Ergebnisse von<br />
Nationalregistern nicht beantwortet werden (Malchau<br />
et al. 2000).<br />
Zur Varus-, Valgusstabilität werden Längsrillen oder<br />
Längsnuten (Abb. 5c) angebracht. Um eine Schwächung<br />
des Zementbettes zu verhindern, werden sie<br />
in Längsrichtung und verrundet gefertigt.<br />
Die Stabilität der Verankerung wird hinsichtlich der<br />
radialen und axialen Stabilität hauptsächlich durch<br />
die gebogene Schaftform, bezüglich der Zementkompression<br />
durch das von distal nach proximal<br />
zunehmende <strong>Implantat</strong>volumen und hinsichtlich der<br />
Varus-, Valgusstabilität durch den Schaftquerschnitt<br />
bestimmt.<br />
Proximale/laterale Finnen (Abb. 5d, e) unterstützen<br />
die Rotationsstabilität, proximal/horizontal auslaufende<br />
Rippen die axiale Stabilität und die Zementkompression.<br />
Als indirekte Stabilisatoren können die verschiedenen<br />
Stielzentrierungssysteme angesehen werden.<br />
Sie wirken insofern stabilisierend, indem sie eine<br />
relativ konstante Zementmanteldicke bewirken und<br />
damit das ganze Zement-Stiel-System unterstützen.
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 7<br />
Zementiertechnik<br />
Durch die Resektionsebene des Schenkelhalses und<br />
nicht radiäre Stielformen, die beim Raspeln ein zu<br />
großes Schaftlager verursachen, wird ein asymmetrischer<br />
Zementmantel, der 2 - 3 mm nicht unterschreiten<br />
soll, erreicht (Barrack et al. 1992, Ebramzadeh et<br />
al. 1994, Fisher et al. 1997, Breusch et al. 2001).<br />
Bei dünner Ummantelung (Draenert und Draenert<br />
1992) können Lockerungsprobleme (Massoud et al.<br />
1997) und lokale Osteolysen (Schmitz et al. 1994)<br />
entstehen. Dazu kommt, dass der Zement, auf Grund<br />
der spongiösen und kortikalen Knochenqualitäten,<br />
nicht gleichmäßig tief in den umliegenden Knochen<br />
einzudringen vermag. Insbesonders anatomisch<br />
adaptierte Stiele haben die Voraussetzung für einen<br />
gleichmäßigen Zementmantel (Breusch et al. 1998).<br />
Um eine bessere Zementverzahnung zu erreichen,<br />
wurde die Zementiertechnik kontinuierlich verbessert.<br />
Für ein entsprechend ausgesteiftes <strong>Implantat</strong>slager<br />
ist der Erhalt der Spongiosa notwendig. Fehlt<br />
die Spongiosa, wird die Scherbeanspruchung reduziert<br />
(Dohmae et al. 1988) und es kommt zu vermehrter<br />
Lockerung (Beckenbaugh und Ilstrup 1978).<br />
Die Qualität des Interface spielt die entscheidende<br />
Rolle hinsichtlich der Haltbarkeit der Zementfixierung<br />
am Femur (Mulroy et al. 1995, Mulroy und Harris<br />
1997). Trotz verbesserter Technik ist ein frühzeitiges<br />
Versagen möglich (Sporer et al. 1999).<br />
Das ungenügende Eindringen von Zement in die<br />
Spongiosa, die Alterung des Zementes sowie die<br />
Reaktionstemperatur von Zweikomponentensystemen<br />
zeigten sich als Nachteile des Zementes. Ab<br />
einer Reaktionstemperatur von 47°C entsteht bei<br />
Zementmanteldicken von 3 mm ein Einfluss durch<br />
die Wärmeentwicklung. Die Reaktionswärme bedingt,<br />
wie bei der Pfanne, Nebenwirkungen mit Knochennekrosen<br />
(Oates et al. 1995), ohne dass dies<br />
einen Einfluss auf die Langzeitergebnisse haben<br />
Tab. 1 Generationen der Zementiertechnik<br />
1. Generation<br />
Handimpaktiertechnik<br />
2. Generation<br />
Distaler Verschluss des Schaftes mit Zapfen<br />
Spülung<br />
Trocknung<br />
Retrograde Füllung<br />
3. Generation<br />
Druckspülung<br />
Zentrierer<br />
Zementkompression<br />
Reduktion der Zementporosität<br />
muss. Vitales Knochengewebe wird auch nach vielen<br />
Jahren nachgewiesen (Jasty et al. 1990, Oates et al.<br />
1995).<br />
Ein Vergleich zwischen der Vakuummischtechnik und<br />
der herkömmlichen Mischung (Tab. 1) ergab ein<br />
erhöhtes Revisionsrisiko für die ursprünglich angewendeten<br />
Techniken. Durch die Porenreduktion bei<br />
der Vakuummischtechnik (Schelling et al. 2002) kann<br />
eine geringere Revisionsrate erreicht werden (Malchau<br />
et al. 2000).<br />
Material und Oberfläche<br />
Als Material für zementierte Hüftprothesen werden<br />
vorwiegend die CoCrMo-Gusslegierung (ISO 5832-4)<br />
und CoCrMo-Schmiedelegierung (ISO 5832-6) eingesetzt,<br />
weniger Titanlegierungen (Semlitsch 1987,<br />
Sotereanos und Engh 1995, Bensmann 1997).<br />
Polierte <strong>Implantat</strong>soberflächen, mit einer Mittenrauigkeit<br />
(Ra) von
8 H. Effenberger, M. Imhof, U. Witzel<br />
Ergebnisse<br />
Durch die Verwendung moderner Zementiertechniken<br />
wurden die Ergebnisse (Tab. 2) kontinuierlich<br />
verbessert (Poss et al. 1988, Russotti et al. 1988,<br />
Smith 1990, Sullivan et al. 1994, Mulroy et al. 1995,<br />
Britton et al. 1996, Madey et al. 1997, Mulroy und<br />
Harris 1997, Bourne 1998, Joshi et al. 1998, Smith et<br />
al. 1998, Smith et al. 2000, Malchau et al. 2000, Callaghan<br />
et al. 2000, Klapach et al. 2001, Wroblewski<br />
et al. 2002). Zementierte Standardprothesen (Abb. 7 -<br />
10) haben nach 10 Jahren Überlebensraten von 93 -<br />
98 % (Malchau 2000, Ochsner 2002). Unter Berücksichtigung<br />
von Infektion, Luxation etc. reduziert sich<br />
die Überlebensrate um 1 - 2 % (Garellick et al. 2000).<br />
Der Vergleich von erster und zweiter Generation der<br />
Zementiertechnik zeigt auch bei Patienten unter<br />
50 Jahren (Barrack et al. 1992, Ballard et al. 1994)<br />
deutliche Verbesserungen. Die Ergebnisse belegen,<br />
dass mit der Zementiertechnik insbesondere für den<br />
Stiel bessere Resultate erreicht werden (Mulroy und<br />
Harris 1997) als für die Pfanne. Die Zementiertechnik<br />
und nicht der Zement selbst ist der entscheidende<br />
Faktor, um die Lockerungsraten zu verringern.<br />
Berücksichtigt werden muss, dass hinsichtlich des<br />
verwendeten Knochenzementes signifikante Unterschiede<br />
bestehen (Espehaug et al. 2002).<br />
Die Verwendung von hoch- oder normalviskösen<br />
Zementen ist mit einer Senkung des Revisionsrisikos<br />
verbunden (Malchau et al. 2000). Durch die Verbesserung<br />
der Zementiertechnik, mit Abdichtung<br />
des Markraumes, Spülung des Knochenlagers, Entfernung<br />
von Knochendebris, retrograder Füllung,<br />
Zementeinbringung unter Druck sowie distaler und<br />
proximaler Markraumsperre (2. Generation, Tab. 1),<br />
wird eine bessere Füllung der umgebenden Spongiosastruktur<br />
und dadurch eine innere Versiegelung des<br />
Markraumes erreicht (Maistrelli et al. 1995, Majkowski<br />
et al. 1994). Bei manchen <strong>Implantat</strong>en ist jedoch<br />
nur eine geringe Verbesserung zu sehen. Die Erklärung<br />
dafür ist unterschiedlich. Die Charnley Prothese<br />
weist häufig Fehlpositionen mit unzureichender<br />
Zementummantelung (Garellick et al. 1999, Chambers<br />
et al. 2001) auf. Die mit der Lubinus SP Prothese<br />
bereits in der ersten Generation erreichten hohen<br />
Überlebensraten konnten nicht mehr wesentlich verbessert<br />
werden.<br />
<strong>Implantat</strong>e aus Titan-Legierungen zeigen z. T. deutlich<br />
geringere Überlebensraten (Emerson et al. 2002,<br />
Ochsner 2002, Weber et al. 2001) als Prothesen aus<br />
CoCrMo-Legierungen. Die Titanlegierung hat eine<br />
größere Elastizität, die wahrscheinlich zu einer<br />
ungünstigen Ermüdungsbelastung des Zementes<br />
führt (Maurer et al. 2001). Da für zementierte Titanprothesen<br />
aber langfristig auch niedrige Revisionsraten<br />
(2 % - 2,9 %) und Überlebensraten von 95,4 % -<br />
Abb. 6 Epiphysäre Verankerung mit zementierter Kappenprothese<br />
97,5 % angegeben werden (Hinrichs et al. 2001, Eingartner<br />
et al. 2002), kommt dem Design, der Oberfläche<br />
und der Zementiertechnik (Morscher und Wirz<br />
2002) sicherlich eine wesentliche Rolle zu.<br />
Obwohl die ersten zementierten Hüftstiele zum Teil<br />
sehr gute Langzeitresultate aufweisen, zeigte die<br />
Zementiertechnik der 1. Generation teilweise unbefriedigende<br />
Ergebnisse, die durch Alterung mit<br />
Zementzerfall sowie Schlagempfindlichkeit mit<br />
Zementmantelbrüchen bedingt waren.<br />
Späte Knochenreaktionen lassen auf eine Änderung<br />
der Kräfteverteilung schließen. Ursprünglich stark<br />
belastete Zonen sind unterbelastet und bauen sich<br />
ab, überbelastete Zonen zeigen dagegen eine<br />
Kompaktaverbreiterung. Die dadurch entstehenden<br />
Umbauzonen zwischen Knochen und Zement<br />
schwächen diesen und können zu Mantelbrüchen<br />
oder Zementzerrüttung führen. Aber auch die Positionierung<br />
des Schaftes mit Zentrierung, Rotation<br />
und Valgus-/Varus-Position stellt Anforderungen an<br />
die Raumvorstellung. Ebenso wird der zeitliche Aufwand<br />
für die Aufbereitung, Einbringung und Aushärtung<br />
des Zements als Nachteil empfunden. Diese<br />
Umstände führten zur Überlegung, die zementfreie<br />
Verankerungstechnik weiter zu entwickeln.
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 9<br />
a b<br />
Abb. 7 Meta-diaphysäre Verankerung mit gerader Monoblockprothese<br />
mittlerer Länge (Standardschaft) von ap (a)<br />
und lateral (b).<br />
a b<br />
Abb. 9 Meta-diaphysäre Verankerung mit anatomisch<br />
geformter Monoblockprothese mittlerer Länge (Standardschaft)<br />
von ap (a) und lateral (b).<br />
a b<br />
Abb. 8 Meta-diaphysäre Verankerung mit gebogener<br />
Monoblockprothese mittlerer Länge (Standardschaft) von<br />
ap (a) und lateral (b).<br />
a b<br />
Abb. 10 Meta-diaphysäre Verankerung mit anatomisch<br />
geformter Modularprothese mittlerer Länge von ap (a) und<br />
lateral (b).
10 H. Effenberger, M. Imhof, U. Witzel<br />
a b<br />
Abb. 11 Meta-diaphysäre Verankerung mit anatomisch<br />
geformter Monoblockprothese lang (Langschaft) von ap (a)<br />
und lateral (b).<br />
Abb. 12 Diaphysäre Verankerung mit modularer Prothese<br />
(proximaler Femurteilersatz).
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 11<br />
Tab. 2 Zementierte <strong>Hüftschäfte</strong><br />
Prothesentyp Autor Jahr Nachunter- Alter FU Revisionsrate ÜLR Bemerkungen<br />
suchungen/ (Jahre) (Jahre)<br />
Operationen<br />
Charnley Callaghan 2002 59/62 25 7% 87% 4 aseptische Wechsel<br />
3 (5%) Infektion<br />
5 (8%) Osteolysen<br />
3 % Infektion<br />
48% mechanische Lockerung<br />
Charnley Wroblewski 1999 320 43 22 2,5% 7,5% Gesamt (4,1% Pfanne,<br />
0,3% Femurfraktur, 0,3% Luxationen,<br />
0,3% Infektionen, 0,9% andere)<br />
McKee Jacobsson 1996 107 66 20 11,2% 12 Schaftwechsel<br />
77% 20 Jahre Pfanne und Schaft<br />
2. Generation Zementiertechnik<br />
Stanmore Malchau 2000 1314 20 79%<br />
(1979-1989)<br />
St. Georg MK I Friesecke 2002 891 20 13,3% 91,5% 10 Jahre<br />
71% 20 Jahre<br />
(6,2% Pfanne, 12,2% Pfanne u. Schaft)<br />
Lubinus SP Malchau 2002 4827 17 89,9%<br />
(1979-1989)<br />
Müller GS Malchau 2002 1346 10 97,8%<br />
(1990-2000)<br />
Malchau 2002 1736 19 80,4%<br />
(1979-1989)<br />
Marburg Hinrichs 2003 220/612 58,1 11,4 8,1% 18/220 Wechsel - glatte Oberfläche<br />
343/812 62,6 6 8,7% 30/343 Wechsel - raue Oberfläche<br />
Osteal Nizard 1992 87/187 64,8 10 99,2% Ti 6Al 4V
12 H. Effenberger, M. Imhof, U. Witzel<br />
ZEMENTFREIE HÜFTSCHÄFTE<br />
Bei Verwendung von zementfreien <strong>Hüftschäfte</strong>n<br />
besteht die Vorstellung, dass das Knochen-<strong>Implantat</strong>-Interface<br />
dauerhafter sei, als dies mit Polymethylmethacrylat<br />
zu erreichen ist. Die ausgezeichneten<br />
Ergebnisse zementierter Femurprothesen stellen die<br />
Anwender von zementfreien Schäften vor die Frage,<br />
ob diese auch mit der biologischen Fixation<br />
(Zweymüller et al. 1988, Sporer und Paprosky 2005)<br />
erreicht werden können. Dabei sind die Kriterien<br />
• Verankerung<br />
• Stabilisatoren<br />
• Material und Oberfläche<br />
von entscheidender Bedeutung.<br />
Die Hauptanforderungen an <strong>Hüftschäfte</strong> sind das<br />
Erreichen einer hohen Primärstabilität (primäre Festigkeit)<br />
zwischen Knochen und <strong>Implantat</strong> und die<br />
Rekonstruktion des anatomischen Drehzentrums.<br />
Verankerung<br />
Das zentrale Problem zementfreier Schäfte stellt die<br />
primär stabile Verankerung dar. Initial wird die Stabilität<br />
durch einen Kraft/Reibschluss (Witzel 1988) mit<br />
einer Druckvorspannung (Pressfit) erreicht. Dazu<br />
werden Techniken wie die der Verkeilung angewandt.<br />
Die Druckvorspannung sollte dabei mindestens so<br />
lange aufrecht erhalten werden, bis die Sekundärstabilität<br />
durch Osseointegration vollzogen ist. Umbaubzw.<br />
Resorptionsvorgänge sowie übermäßige Belastung<br />
können die Entwicklung der Sekundärstabilität<br />
unterbinden, da die Druckvorspannung rasch reduziert<br />
wird.<br />
Für die Kraftübertragung und Stabilität ist es<br />
notwendig, dass sich die Prothese an der Kortikalis<br />
großflächig abstützt. Eine Kraftübertragung im proximalen<br />
Bereich ist nur dann gewährleistet, wenn der<br />
Prothesenstiel distal nicht fixiert und knöchern nicht<br />
eingebaut ist. Die unphysiologische Krafteinleitung<br />
bei distaler Schaftfixierung und Minderbelastung des<br />
proximalen Teiles kann zu Knochenumbau mit proximalem<br />
Knochenverlust und distaler Kompaktaverdichtung<br />
und -verbreiterung (Stress Shielding,<br />
Remodeling) führen.<br />
Formbestimmende Kriterien sind die primäre<br />
Verankerungsart (epi-, meta-, diaphysär) und die<br />
anatomiegerechte Gestaltung der Stiele. <strong>Implantat</strong>e,<br />
die primär metaphysär verankert werden, können<br />
durch Oberflächengestaltung (Korundstrahlung) eine<br />
zusätzlich diaphysäre Sekundärverankerung erhalten.<br />
b<br />
c<br />
a<br />
Abb. 13 Querschnittsformen (a rund, b oval, c hexagonal,<br />
d trapezförmig, e rechteckig).<br />
Durch das Querschnittsdesign im proximalen Bereich<br />
der Prothese kann ein großer Hebelarm erreicht<br />
werden, der das über den Prothesenkopf eingeleitete<br />
Drehmoment kompensiert und als möglichst geringe<br />
Flächenlast in die Kompakta einleitet. Die Querschnittsformen<br />
des Schaftes reichen von rund über<br />
oval bis kantig (Abb. 13) und werden durch die Rotationskräfte<br />
beeinflusst. Entsprechend der anatomischen<br />
Metaphysenform wird mit einem rechteckigen<br />
oder längs-ovalen medio-lateralen Prothesenquerschnitt<br />
ein größerer Hebelarm erreicht (Effenberger et<br />
al. 2001) und dadurch eine bessere Rotationsstabilität<br />
erzielt.<br />
Abb. 14 Epiphysäre Verankerung mit Kappenprothese.<br />
d<br />
e
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 13<br />
Epiphysäre Verankerung<br />
Um die natürlichen Knochenstrukturen nur wenig zu<br />
zerstören und damit eine weitgehend physiologische<br />
postoperative Situation zu erhalten, wurden neue<br />
Konzepte entwickelt, bei denen die Schenkelhalsresektion<br />
als nicht erforderlich angesehen wird (Freeman<br />
1986, Pipino 2000). Bereits frühzeitig kam die<br />
Oberflächenersatzendoprothetik (Schalen-/Kappenprothese,<br />
Abb. 14), die die geringste Resektion<br />
erfordert, zur Anwendung (Wagner 1978). Polyethylenbedingte<br />
Fremdkörpergranulome und Osteolysen<br />
führten zu einem häufigen Versagen.<br />
Dieses Konzept wurde mit neuen acetabulären Komponenten<br />
weiterentwickelt (Mc Minn et al. 2003). Als<br />
Vorteil dieser Verankerung werden die geringe<br />
Knochenresektion, der Erhalt des epi- und metaphysären<br />
Femurs, die Abstützung und proximale<br />
Krafteinleitung über den Schenkelhals und den proximalen<br />
Femur, die physiologische Krafteinleitung in<br />
den Knochen und Vermeidung des Stress-Shielding,<br />
die Wiederherstellung der normalen Biomechanik mit<br />
identer Beinlänge und Propriozeption, ein geringes<br />
Luxationsrisiko und die sichere Revisionsmöglichkeit<br />
im Falle einer Komplikation angesehen (Witzleb et al.<br />
2004, Morrey 2000). Wenige <strong>Implantat</strong>e sind zementfrei<br />
verankerbar.<br />
Metaphysäre Verankerung<br />
Beim metaphysären Verankerungskonzept wird der<br />
erhaltene Schenkelhals zur dynamischen Fixation<br />
genutzt. Dazu wurde die Druckscheibenprothese<br />
(Abb. 15, Huggler und Jacob 1980, Huggler et al.<br />
1993, Buergi et al. 2005), bei der der intramedulläre<br />
Kanal intakt gelassen wird, entwickelt. Dabei soll die<br />
Scheibe die Druckkräfte, die Lasche die lateral auftretenden<br />
Zugkräfte aufnehmen. Die zu große Druck-<br />
Steckkonus<br />
Druckscheibe<br />
mit Körper<br />
Zugschraube<br />
Lasche<br />
Abb. 15 Metaphysäre Verankerung mit Druckscheibenprothese. <br />
scheibe mit einem Anstoßen am Schalenrand bei<br />
kurzem Schenkelhals und ein zu großer Stiel bei<br />
kleinen Femora führten zu Modifikationen (Jerosch et<br />
al. 2000) mit Verbesserung der Rotationsstabilität<br />
und Anpassung an den Schenkelhals.<br />
Schäfte für die metaphysäre Verankerung liegen in<br />
Monoblockform mit kurzer (Kurzschaft, Abb. 16a,<br />
17), mittlerer (Standardschaft, Abb. 16b, d) und<br />
großer Länge (Langschaft, Abb. 16c) vor, sind<br />
Monoblocks (Abb. 16, 17), modular (Abb. 18a, 17)<br />
verfügbar oder werden individuell gefertigt (Custom<br />
made, Abb. 17). Zielsetzung der Schenkelhals- bzw.<br />
Kurzschaftprothesen (Abb. 15, 16a, 17, 18a) ist die<br />
Verankerung in der Spongiosa des proximalen<br />
Femurs. Diese Prothesen zielen auf eine Auflage am<br />
Kalkar mit lateraler Abstützung ab oder sind nach<br />
einer Vielpunktverankerung konzipiert und sollen für<br />
eine verbesserte ossäre Situation bei Wechseloperationen<br />
sorgen, sodass keine Revisionsimplantate<br />
verwendet werden müssen. Voraussetzung für die<br />
Stabilität dieser Prothesen ist die korrekte Position.<br />
Die Indikationen für Kurzschaftprothesen (Morrey et<br />
al. 2000) bestehen bei jungen Patienten mit guter<br />
Knochenqualität, Dysplasiearthrosen, Hüftkopfnekrosen<br />
ohne Schenkelhalsbeteiligung und posttraumatischer<br />
Arthrose ohne Schenkelhalsdeformitäten.<br />
Grenzindikationen liegen bei übergewichtigen<br />
Patienten vor und bei Coxa vara mit Winkeln, die die<br />
<strong>Implantat</strong>ion noch korrekt möglich machen. Als Kontraindikation<br />
ergeben sich schlechte Knochenqualität<br />
durch Osteoporose oder Osteodystrophie. Nicht zu<br />
versorgen sind starke Coxa vara und Schenkelhalsdeformitäten<br />
nach Umstellung und Trauma (Thomas<br />
et al. 2004). Die spannungsoptische Beurteilung<br />
belegt das biomechanische Konzept der dynamischen<br />
Fixation mit Anstieg der Krafteinleitung im<br />
Kalkarbereich und lateraler Kompensation im inneren<br />
Anlagebereich der Femurkortikalis (Koebke et al.<br />
2002). Knochendichtemessungen zeigen eine Verdichtung<br />
im Kalkarbereich. In den dynamisch<br />
beanspruchten Verankerungszonen wird ein starker<br />
Knocheneinwuchs beschrieben. Unterhalb der Prothesenspitze<br />
verhält sich der Knochen normal. Kurzschaftprothesen<br />
haben keine definierbare Stiel- und<br />
Schaftachse, keinen CCD-Winkel, sodass übliche<br />
Geometrieelemente nicht immer zuzuordnen sind.<br />
Für die metaphysäre Verankerung wird bei Monoblockschäften<br />
der Stiel z. T. glatt gefertigt.<br />
Um eine den anatomischen Verhältnissen ideale<br />
Anpassung zu erreichen, wird bei Individualprothesen<br />
(Custom made, Abb. 17) auf Basis einer CT-<br />
Untersuchung eine individuelle Prothese gefertigt<br />
(Starker et al. 2000, Aldinger 2002). Auf der Grundlage<br />
von 3D Daten wird eine für den Knochen und die<br />
Gelenkgeometrie optimale Prothese errechnet und<br />
deren exakte Implantierbarkeit bereits in der Kon-
14 H. Effenberger, M. Imhof, U. Witzel<br />
Kragen<br />
a<br />
a<br />
b<br />
c<br />
Abb. 16 Metaphysäre Verankerung mit Monoblockprothese mit kurzem (a), mittlerem (b, d) und langem Stiel (c) .<br />
a b<br />
Abb. 17 Metaphysäre Verankerung mit Monoblockprothese<br />
in Custom made-Konstruktion von ap (a) und lateral (b).<br />
d<br />
Hülse<br />
a b<br />
Abb. 18 Metaphysäre Verankerung mit modularer Prothese<br />
mit kurzem (a) und mittlerem (b) Stiel.
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 15<br />
struktion berücksichtigt. Individuelle Hüftstiele haben<br />
die Indikation bei Köcher- und Gelenkdeformitäten,<br />
die erst im seitlichen Bild oder im CT erkennbar sind<br />
(Aldinger 2004).<br />
In Erstoperationen finden modulare Systeme (Abb.<br />
18) bei Hüftdysplasien Verwendung, wo konventionelle<br />
Monoblockstiele die gewünschte Anteversion<br />
oder Beinlänge nicht gewährleisten können. Der<br />
Vorteil liegt in der Möglichkeit, zuerst den Stiel stabil<br />
zu verankern und anschließend die Gelenkgeometrie<br />
zu rekonstruieren. Auch die Berücksichtigung der<br />
unterschiedlichen proximalen Femuranatomie mit<br />
trompeten- oder ofenrohrförmiger Gestaltung ist<br />
dadurch möglich (Aldinger 2004).<br />
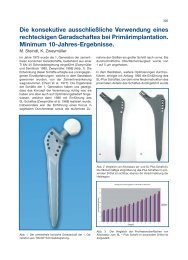
Meta-diaphysäre Verankerung<br />
Die Entwicklung zementfreier <strong>Hüftschäfte</strong> ab Mitte<br />
der Achtzigerjahre ist durch die Modularität, die große<br />
Anzahl von Stielgrößen mit kontinuierlicher Größenanpassung<br />
sowie die mikro- und makrostrukturierte<br />
Oberfläche gekennzeichnet (2. Generation).<br />
Das Prothesendesign, der Keil- oder Konuswinkel<br />
und die Femuranatomie entscheiden über proximale<br />
oder distale Verankerung. <strong>Implantat</strong>e für eine proximale<br />
Krafteinleitung sind metaphysär voluminös,<br />
haben größere Stielwinkel, bergen aber die Gefahr<br />
der distalen Instabilität (Engh und Hopper 2002). Eine<br />
distale Verankerung bedingt kleine Keil- oder<br />
Konuswinkel eines längeren Verankerungsstiels und<br />
deshalb proximal schlanke <strong>Implantat</strong>e. Gerade und<br />
anatomische Monoblock- und Modularimplantate<br />
(Abb. 19-22) können aber nicht nur bei regelrechter<br />
anatomischer Formgebung, sondern auch nach<br />
Umstellungsoperationen und bei dysplastischen<br />
Hüften eingesetzt werden (Paavilainen et al. 1993,<br />
Perka et al. 2000, Wagner 2002). Für Revisionen<br />
wurde aus dem Standardschaft der Langschaft<br />
entwickelt (Alloclassic Zweymüller SLL, SLR-Plus,<br />
Bicontact Revisionsschaft).<br />
Das Ziel von Monoblockimplantaten (Abb. 20) oder<br />
anatomischen Modularimplantaten ist ein großflächiger<br />
Kontakt von <strong>Implantat</strong> und Stiel. Ausgehend<br />
von der Überlegung, eine gleichmäßige, den anato-<br />
a b a<br />
b<br />
Abb. 19 Meta-diaphysäre Verankerung mit gerader<br />
Monoblockprothese mit mittlerer Länge (Standardschaft)<br />
von ap (a) und medial (b).<br />
Abb. 20 Meta-diaphysäre Verankerung mit anatomischer<br />
Monoblockprothese mit mittlerer Länge (Standardschaft)<br />
von ap (a) und lateral (b).
16 H. Effenberger, M. Imhof, U. Witzel<br />
Abb. 21 Meta-diaphysäre Verankerung mit gerader modularer<br />
Prothese und kurzer (a), mittlerer (b) und langer (c)<br />
Schaftlänge (a Kurzschaft, b Standardschaft, c Langschaft).<br />
a b<br />
a<br />
b<br />
c<br />
Abb. 22 Meta-diaphysäre Verankerung mit anatomischer<br />
Modularprothese mit mittlerer Schaftlänge von ap (a) und<br />
medial (b).<br />
mischen Verhältnissen angepasste, möglichst optimale<br />
Krafteinleitung zu schaffen, ergibt sich eine<br />
rechts - links Variante des Prothesenstiels. Wird ein<br />
absolut anatomischer Sitz angestrebt, so resultiert<br />
eine Custom-made Endoprothese. Aus Gründen der<br />
Implantierbarkeit müssen an die anatomische Form<br />
Zugeständnisse gemacht werden. Dies ist deshalb<br />
notwendig, weil eine anatomisch ideal nachgeformte<br />
individuelle Prothese durch die S-förmigen Krümmungen<br />
und Torquierungen des proximalen Femurs<br />
nicht implantiert werden kann. Versucht man dies<br />
trotzdem, entstehen beim Raspeln Knochenverluste.<br />
Es ist daher nur eine anatomisch adaptierte Form<br />
möglich (Effenberger et al. 2004).<br />
Diaphysäre Verankerung<br />
Mit diaphysär verankerten <strong>Implantat</strong>en können proximale<br />
Knochendefekte überbrückt werden und die<br />
Voraussetzungen für einen Wiederaufbau des proximalen<br />
Femurs geschaffen werden. Die diaphysäre<br />
Verankerung ist indiziert, wenn eine proximale Verankerung<br />
auf Grund von erheblichen Knochenverlusten<br />
nicht möglich ist. Ziel ist die Primärstabilität in der<br />
Diaphyse bei gleichzeitig proximaler Knochenrekonstruktion.<br />
Indikationen für die diaphysäre Verankerung sind<br />
• der Austausch gelockerter Hüftprothesenschäfte<br />
mit ausgedehnter Knochenresorption des proximalen<br />
Femurs und Ausweitung der Markhöhle<br />
bzw. starke Ausdünnung der Kortikalis im proximalen<br />
Femurbereich,<br />
• die Revision gelockerter Schäfte bei peri- bzw.<br />
subprothetischer Fraktur,<br />
• die Rekonstruktion nach Prothesenausbauten,<br />
• die Deformierung des proximalen Femurs durch<br />
Fraktur oder Osteotomien bei Erstoperationen<br />
Monoblockimplantate (Abb. 23) schränken die Variabilität<br />
hinsichtlich Femurquerschnitt, Länge und<br />
physiologischer Belastung ein. Modulare Systeme<br />
(Abb. 24) haben den Vorteil der individuellen Antetorsionseinstellung,<br />
der Berücksichtigung von distalen<br />
und proximalen Femurformen und -durchmessern<br />
und der Behebung von Beinlängendifferenzen. Sie<br />
erlauben mit Durchmessern von 13 - 22 mm die<br />
Anpassung an die Größenverhältnisse im Markraum.<br />
Die Form der Stiele ist zylindrisch, konisch oder keilförmig<br />
(Abb. 25). Um der Elastizität des Knochens zu<br />
entsprechen, wird der Übergang vom relativ steifen<br />
proximalen Stiel zum distalen Stielende durch asymmetrische,<br />
gabelförmige oder kreuzgeschlitzte Varianten<br />
geformt (Abb. 25d). Elastisches Material, die<br />
Konusform sowie geriefte, kanülierte oder geschlitzte<br />
Stiele reduzieren insgesamt die Steifigkeit. Die diaphysären<br />
Prothesenstiele sollten die Option zur<br />
dynamischen oder stabilen Verriegelung (Abb. 24)<br />
bieten.
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 17<br />
Abb. 23 Diaphysäre Verankerung mit gerader Monoblockprothese.<br />
Bei einem modularen proximalen Femurteilersatz<br />
(Abb. 26) können proximale femorale Knochendefekte<br />
über eine Länge von ca. 40-130 mm kompensiert<br />
werden. Der jeweilige Stielquerschnitt sollte umso<br />
stärker sein, je länger die Prothese ist.<br />
Spezielle Indikationen machen einen kompletten<br />
Femurersatz (Abb. 27) erforderlich.<br />
Variable Antetorsionseinstellung<br />
Finne<br />
Bohrungen zur<br />
Trochanterfixation<br />
Zwischenstück<br />
Bohrungen zur<br />
distalen Verriegelung<br />
Abb. 24 Diaphysäre Verankerung mit gerader (a) und anatomischer<br />
(b) Modularprothese. Distaler Prothesenteil in<br />
seitlicher Ansicht.<br />
Modulare Prothesensysteme sollten ein anatomisches<br />
Design mit Berücksichtigung der Femurantekurvation<br />
ab einer Länge von ca. 20 cm haben.<br />
Eine 3° Abwinkelung bzw. Krümmung im Schaft<br />
(Abb. 24) erlaubt beim Implantieren eine annähernde<br />
Ausrichtung entsprechend der anatomischen Form.<br />
Modulare Elemente können über ein Konusstecksystem<br />
oder Zahnringe verbunden werden. Verzahnun-
18 H. Effenberger, M. Imhof, U. Witzel<br />
a b c d<br />
Abb. 25 Diaphysäre Verankerung - modulare Stiele. Querschnittsformen: a konisch, b zylindrisch, c beidseitig keilförmig,<br />
d konisch, distal geschlitzt.<br />
gen oder rotationsichere konische Verbindungen<br />
gewährleisten zusammen mit Befestigungsschrauben<br />
die sichere Verbindung der modularen Schaftkomponenten.<br />
Mit Hilfe von proximalen Zwischenstücken<br />
(Verlängerungshülsen, Abb. 24) kann die<br />
Beinlänge korrigiert werden. Mittelstücke bzw. Verlängerungshülsen<br />
erleichtern auch das Auffüllen des<br />
proximalen Femurdefektes. Dazu muss der diaphysäre<br />
Stiel in der Position nicht verändert werden.<br />
Die Schaftkomponenten werden im proximalen<br />
Femur zusammengesetzt. Das Verspannen der<br />
einzelnen Komponenten durch eine definierte Axialkraft<br />
muss in situ möglich sein. Kurze metaphysäre<br />
Segmente werden bei noch erhaltenem metaphysärem<br />
Knochen verwendet. Lange Segmente<br />
kommen bei großen proximalen Defekten bzw. zur<br />
Längenkorrektur zum Einsatz.<br />
Einige Prothesen haben einen Kragen (Abb. 15, 16)<br />
zur zusätzlichen proximalen Krafteinleitung. Der Kra-<br />
gen ist nur wirksam, wenn er am coxalen Femurende<br />
aufliegt und sich keine distale Verankerung ausbildet.<br />
Er kann dann jedoch die Stabilisierung im Schaft verringern.<br />
Die Trochanterrefixation ist durch modulare aufsteckbare<br />
oder anschraubbare Elemente (Abb. 24)<br />
möglich. Um den unterschiedlichen anatomischen<br />
Verhältnissen zu entsprechen, weisen Monoblockimplantate<br />
und proximale Komponenten Inklinationswinkel<br />
von ca. 125° bzw. 145° auf.<br />
Der Wechsel oder Ausbau einer Prothese ohne<br />
wesentliche Knochendefekte bzw. Femurspaltung ist<br />
nur bei kurzem und distal nicht integriertem Stiel<br />
möglich. Bei <strong>Implantat</strong>en müssen für die Revisionsmöglichkeit<br />
zugängliche Bohrungen oder Gewinde<br />
(Abb. 16) für Ausziehvorrichtungen vorhanden sein<br />
und die Vermeidung von Hinterschneidungen konstruktiv<br />
berücksichtigt werden.
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 19<br />
Abb. 26 Diaphysäre Verankerung mit proximalem Femurteilersatz.<br />
Eine Einstellung der Länge, von Varus oder Valgus,<br />
Ante- oder Retroversion bzw. des Offset wird mit<br />
modularen Halsteilen (Abb. 28) erreicht. Mit der Verwendung<br />
dieser Teile können eine gelenkunabhängige<br />
Stielposition und eine anatomiegerechte<br />
Gelenkgeometrie erreicht werden, sodass die Luxationshäufigkeit<br />
verringert wird.<br />
Zu Beginn der Entwicklung (1. Generation) waren die<br />
Stiele zusammen mit dem Kugelkopf aus einem<br />
Stück gefertigt. Diese <strong>Implantat</strong>e bedingten umfangreiche,<br />
größenbezogene Sortimente, da der Kugelkopfdurchmesser<br />
und die Halslänge des Stiels variabel<br />
waren. Dieses Handicap führte zur Einführung<br />
des modularen Halsteils zwischen Kugelkopf und<br />
Stiel und dadurch zur Modularität der Hüftstielsys-<br />
Abb. 27 Kompletter Femurersatz.<br />
teme. Durch die modulare Steckverbindung zwischen<br />
Kopf und Stiel sind die Verwendung unterschiedlicher<br />
Gleitpaarungen und eine variable Halslängeneinstellung<br />
und Positionierung möglich geworden.<br />
Für diese Konstruktion sind metaphysär<br />
breite Konstruktionen erforderlich. Doppelkeilförmige<br />
<strong>Implantat</strong>e eignen sich dazu nicht.<br />
Um eine Verbesserung des Bewegungsumfanges zu<br />
erreichen, wird die Halsform anstelle in Vollprofilform<br />
nunmehr tailliert gefertigt (Abb. 28d).<br />
Der Konus (Abb. 3, 26) hat, bedingt durch die Festigkeitsanforderungen<br />
an die Keramik-Kugelköpfe,<br />
beinahe einen einheitlichen Standard bezüglich<br />
Länge und Durchmesser erreicht. Der Konus 12/14
20 H. Effenberger, M. Imhof, U. Witzel<br />
a c<br />
b d<br />
Abb. 28 Halsteil (a variable Halslänge, Varus-, Valgusposition, b, c Ante-, Retroversion, d taillierter Hals).<br />
hat sich gegenüber dem Konus 14/16 mit zu geringer<br />
Wandstärke bei 28 mm Keramikkugelköpfen in<br />
Europa durchgesetzt. Ebenso standardisiert ist die<br />
Steckkonusoberfläche, die mit zirkulären Rillen<br />
versehen ist (Willmann 1993). Die Konuslänge sollte<br />
hinsichtlich ROM nicht die Kugelkopfoberfläche<br />
überragen, um den Vorteil der Halstaillierung nicht<br />
aufzuheben. Die Korrektur der Anteversion ist in<br />
Abhängigkeit von der Konstruktionstechnik stufenlos<br />
oder in 5° bzw. 10° Schritten möglich (Abb. 24).<br />
Die Halsachsenlänge (Abb. 3, 29, 30) ist bezüglich<br />
ROM und dadurch zwangsläufig auch für das<br />
Impingement eine wichtige Größe. Damit der Bewegungsumfang<br />
voll zum Tragen kommt, muss die Halslänge<br />
mindestens so groß sein, dass zwischen<br />
Pfanne und Trochanterspitze, aber auch zwischen<br />
den <strong>Implantat</strong>en (Kragen und Pfannenschale bzw.<br />
Einsatz) kein Impingement möglich ist. Eine darüber<br />
hinaus reichende Halslänge verbessert aber den<br />
Bewegungsumfang nicht. Um eine Beinverlängerung<br />
zu vermeiden, werden die Halslängen meistens kürzer<br />
konstruiert als anatomisch vorgegeben. Die<br />
fehlende Länge kann durch die verschiedenen Halslängen<br />
der Kugelköpfe korrigiert werden. Bei zu lang<br />
konstruierten Halslängen können kurze anatomische<br />
Verhältnisse nicht mehr kompensiert werden.<br />
Modulare Stiele und Konen optimieren die Variabilität<br />
vorhandener Stiele bei der <strong>Implantat</strong>ion. Dabei<br />
kann der epi-metaphysäre Teil hinsichtlich Inklination,<br />
Ante- und Retrotorsion, Hals- und Schaftlänge<br />
an die anatomischen Verhältnisse angepasst werden.<br />
Dem Vorteil der Modularität können Probleme der<br />
mechanischen Festigkeit und Korrosion gegenüberstehen.<br />
Überlange Kugelköpfe (XL,XXL,XXXL) mit eigenen<br />
Halsansätzen und deshalb großen Halsdurchmessern<br />
schränken das Bewegungsmaß durch eine<br />
schlechte Kopf/Hals-Durchmesserrelation ein. Eine<br />
zunehmende Kopf/Hals-Durchmesserrelation (Chan-
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 21<br />
dler et al. 1982) verbessert den Bewegungsumfang<br />
und vermindert die Gefahr eines Impingement. Die<br />
Kopf/Hals-Durchmesserrelation sollte zumindest 2:1<br />
(z. B. 28/14) betragen. 22 mm Kugelköpfe bedingen<br />
somit einen 10/11er Konus.<br />
Stabilisatoren<br />
In Erkenntnis der Bedeutung der Primärstabilität der<br />
Hüftstiele entwickelten sich laufend neue Konstruktionen<br />
als Unterstützung der bereits bekannten und<br />
angewandten Techniken.<br />
Zur Ableitung der axialen Kräfte und aus Gründen<br />
der Rotationsstabilität werden Stiele mit Längsrippen<br />
(Abb. 16d, 23) versehen. Diese werden meist<br />
nicht vorgeraspelt, verdichten die Spongiosa, verbessern<br />
die proximale Krafteinleitung und dienen<br />
auch zur Verbesserung der Kippstabilität. Die sternförmige<br />
Anordnung dieser Schaftrippen und die<br />
konusförmige Gestalt der Verankerungsstiele sollen<br />
eine sichere rotationsstabile und axiale Verankerung<br />
gewährleisten. Die Finne (Abb. 24) entspricht einer<br />
lateralen Rippe und führt zu einer Rotationssicherung.<br />
Alle diese Maßnahmen sind zusätzliche Stabilisatoren<br />
zur Optimierung der primären Stabilität.<br />
Die Rotationsstabilität wird bei der epiphysären Verankerung<br />
durch die Oberflächengestaltung der Kappeninnenfläche,<br />
ggf. durch zusätzlich Rippen oder<br />
Finnen, bei der metaphysären Verankerung durch<br />
den erhaltenen Schenkelhals und den Prothesenquerschitt,<br />
bei der diaphysären Verankerung durch<br />
den Prothesenquerschnitt (rechteckig, quadratisch),<br />
die Oberflächenrauigkeit (korundgestrahlt, porouscoated)<br />
und die Stabilisatoren erreicht. Die axiale<br />
Stabilität ist bei der epiphysären Verankerung durch<br />
den großflächigen Kontakt zur Femurkopfoberfläche<br />
und einen zentralen Führungszapfen gegeben. Bei<br />
der metaphysären Verankerung wird die axiale Stabilität<br />
durch die Abstützung am Schenkelhals und bei<br />
der diaphysären Verankerung durch die Konus- bzw.<br />
Keilform des Stiels bzw. der Stabilisatoren unterstützt.<br />
Material und Oberflächen<br />
Als Material für den zementfreien Stiel haben sich die<br />
beiden Titan-Schmiedelegierungen Ti 6Al 4V (ISO<br />
5832-3) und Ti 6Al 7Nb (ISO 5832-11) durchgesetzt,<br />
einige Prothesen werden auch aus Cobalt-Chrom<br />
gefertigt (Semlitsch 1987, Sotereanos et al. 1995,<br />
Bensmann 1997). Die strukturierte Oberfläche der<br />
Titanlegierungen soll die Osseointegration bzw. die<br />
nach proximal gerichtete Regeneration des Femurs<br />
stimulieren.<br />
Da die primäre Stabilität der zementfreien Stiele<br />
durch einen Kraft-/Reibschluss erzeugt wird, ist auch<br />
die Rauheit der Oberfläche des Schaftes wichtig. Die<br />
aufzubringende Einschlagkraft zur Überwindung der<br />
Gleitreibung hängt direkt davon ab. Ebenso die<br />
Haftreibung, die es beim Ausschlagen des Schaftes<br />
zu überwinden gilt. Distal verankerte Stiele mit direktem<br />
kortikalem Kontakt haben eine korundgestrahlte<br />
Oberfläche oder weisen eine porous-coated Oberfläche<br />
auf. Für den proximalen Teil das Stiels werden<br />
auch rauere Beschichtungen, teilweise mit bioaktiven<br />
Materialien, verwendet.<br />
Die Rauheit der Oberfläche ist insbesondere für die<br />
sekundäre Stabilisierung durch die Osseointegration<br />
mit direktem Zellverbund zur <strong>Implantat</strong>soberfläche<br />
von Bedeutung. Viele Oberflächen sind korundgestrahlt<br />
(Schuh et al. 2004) und haben eine Mittenrauigkeit<br />
(Ra) von 4 - 8 µm. Eine rauere Oberfläche<br />
wird durch die Titanplasmaspray-Beschichtung,<br />
Titannetze, Titankugeln oder Trabekelstrukturen erreicht.<br />
<strong>Implantat</strong>e mit makrostrukturierter Oberfläche<br />
wurden bereits frühzeitig (Lord) verwendet, die<br />
unzureichenden Resultate der gleichzeitig verwendeten<br />
Schraubpfannen sowie <strong>Implantat</strong>brüche haben<br />
die Ergebnisse jedoch entscheidend beeinträchtigt<br />
(Malchau et al. 1996, Grant et al. 2004).<br />
Die Verwendung der geeigneten <strong>Implantat</strong>e und die<br />
Umsetzung der geplanten Revisions- bzw. Rekonstruktionstechnik<br />
sind von der vorhandenen anatomischen<br />
Situation bzw. den vorliegenden Defekten<br />
(Paprosky 1992, D’Antonio 1993, Löhr et. al. 2001,<br />
Elke 2003) abhängig. Ziel der Rekonstruktion ist die<br />
Wiederherstellung anatomischer Verhältnisse mit<br />
Erhalt der vorhandenen Knochensubstanz, von<br />
Sehnenansätzen sowie der Gefäß-Nervenschonung,<br />
sodass ein Wiederaufbau und der Funktionserhalt<br />
möglich werden.<br />
Bewegungsumfang<br />
Junge und aktive Patienten fordern eine große<br />
Beweglichkeit des Hüftgelenkes. Der Bewegungsumfang<br />
lässt sich durch die Wahl eines größeren<br />
Kugelkopfes, eines schlanken (taillierten) Halsdurchmessers,<br />
eine Pfanne, die den Kopf weniger als<br />
180° umfasst, und die Modifikation des Einsatzes<br />
(Einlauffacette) verbessern. Große Kugelköpfe (>32<br />
mm) haben ein größeres Range of Motion (ROM) und<br />
dadurch ein geringeres Impingementrisiko (Scifert et<br />
al. 1998, Kelly et al. 1998, Burroughs et al. 2005).<br />
Durch die im Vergleich mit dem 28 mm Kugelkopf<br />
tiefere Position in der Pfanne wird die Luxationsgefahr<br />
vermindert. Berücksichtigt muss dabei werden,<br />
dass dadurch die Dicke des Polyethyleneinsatzes<br />
reduziert wird. Für Keramikkugelköpfe sind zur Vermeidung<br />
eines Impingement und von Randabplatzern<br />
32 mm Kugelköpfe gegenüber 28 mm<br />
vorteilhafter. Mit einem großen Kopf kann bei korrekter<br />
Pfannen- und Stielposition ein optimales Bewegungsausmaß<br />
erreicht werden.
22 H. Effenberger, M. Imhof, U. Witzel<br />
Ergebnisse<br />
Collum - Achse<br />
115°<br />
90°<br />
125°<br />
135°<br />
145°<br />
155°<br />
α + 90° = CCD-Winkel<br />
a = Beinlängenveränderung<br />
b = Offset<br />
c = Halsachsenlänge<br />
a<br />
z<br />
= (Bein) Verlängerungszunahme<br />
b<br />
z<br />
= Offsetzunahme<br />
c<br />
z<br />
= Halslängezunahme<br />
Die von den Erstautoren der metaphysären Prothesen<br />
(Abb. 15 - 18) angeführten mittelfristigen Ergebnisse<br />
sind vielversprechend, wenngleich prothesenspezifische<br />
Komplikationen (Femurhalsfrakturen, Nachsinken)<br />
beschrieben werden (Tab. 3). Für gerade<br />
(Abb. 19) und anatomische (Abb. 20) meta-diaphysäre<br />
Monoblockstiele, die sich in Material, Form<br />
und Oberfläche langfristig bewährt haben und zuletzt<br />
weitgehend unverändert geblieben sind, liegen<br />
Ergebnisse (Tab. 4) vor, die die Voraussetzungen<br />
haben, die Langzeitergebnisse der zementierten Hüftendoprothetik<br />
zumindest zu erreichen. Mehrere<br />
zementfreie Standardschäfte mit unterschiedlichem<br />
b z<br />
c z<br />
a<br />
a z<br />
b<br />
c<br />
α<br />
180°<br />
Schnittpunkt<br />
(Zentrum des Schaftes)<br />
Abb. 29 Bei einem CCD-Winkel, der aus einem rechten Winkel (90°) zwischen der vertikalen Diaphysenachse und einer<br />
Horizontalen durch das Schaftzentrum sowie einem Restwinkel (α) zwischen dieser Horizontalen und der Halsachse<br />
besteht, sind der Offset (b) und die Verlängerung (a) bei einem CCD-Winkel von 135° gleich groß (α=45°). Wird α kleiner als<br />
45°, verringert sich die Veränderung und der Offset vergrößert sich. Wird α größer als 45°, sind die Verhältnisse umgekehrt<br />
proportional. Wird die Halsachsenlänge um cz vergrößert, so folgen die Offsetzunahme bz und Beinveränderung az den<br />
gleichen Gesetzen. Die drei Größen Halsachsenlänge c, Offset b und die Veränderung a bilden ein rechtwinkeliges Dreieck<br />
mit dem Rest-Winkel α. Da alle Größen variabel sind, ergibt sich ein Vielzahl an Lösungen und Konstruktionen.<br />
Diaphysen - Achse<br />
Material und Design, verschiedenen Oberflächen und<br />
Verankerungstechniken erfüllen diese Forderung<br />
bereits langfristig. Die Ergebnisse der bei Revisionen<br />
eingesetzten langstieligen Monoblockschäfte erreichen<br />
in Abhängigkeit vom Defekttyp nahezu die<br />
von Erstoperationen (Tab. 5).<br />
Komplikationen<br />
Die in verringertem Maße zur Verfügung stehenden<br />
finanziellen Ressourcen forcieren neue Operationstechniken<br />
und <strong>Implantat</strong>entwicklungen. Ob die<br />
klinisch-radiologischen Ergebnisse der bisher mit<br />
Standardzugängen und -techniken implantierten<br />
Schäfte erreicht werden, bleibt abzuwarten. Ins-
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 23<br />
Collum - Achse<br />
c z<br />
b<br />
z<br />
a<br />
z<br />
c z<br />
CCD = 125°<br />
b z<br />
Abb. 30 Bei einem CCD-Winkel von 135° (α=45°) und einer Halsachsenverlängerung von 4 mm ergeben sich eine Offsetzunahme<br />
und eine Verlängerung von ca. 2,83 mm (b). 4 mm Halsverlängerung entsprechen einem Kugelkopfwechsel von<br />
z. B. 32 M auf 32 L.<br />
Bei einem CCD-Winkel von 125° ergeben sich eine Offsetzunahme von 3,28 mm und eine Verlängerung von 2,29 mm (a).<br />
Bei einem CCD Winkel von 145° ist es umgekehrt, d. h. die Offsetzunahme ist 2,29 mm, die Verlängerung 3,28 mm (c).<br />
besondere bei Anwendung neuer Operationstechniken<br />
(MIS, vordere und mediale Zugänge) sind<br />
außer den bei den bisher verwendeten Techniken<br />
aufgetretenen Gefäß- und Nervenverletzungen, Luxationen,<br />
Thrombosen und Ossifikationen (Ochsner<br />
2002, Perka et al. 2004) vermehrt Fehlpositionen und<br />
Luxationen beschrieben worden (Archibeck et al.<br />
2004, Woolson et al. 2004, Wohlrab et al. 2004).<br />
Zudem kann der Schenkelhalszugang für Kurzstielprothesen<br />
zu Komplikationen führen. Bei zu varischer<br />
Position treten Schaftperforationen auf (Hube<br />
et al. 2004). Kleine Hautinzisionen und Zugänge mit<br />
unzureichender Sicht können unerwünschte Ergebnisse<br />
hinsichtlich der Schaftposition ergeben. Bei<br />
Wechseloperationen ist zudem die Komplikationsrate<br />
höher (Morrey 2004). <strong>Implantat</strong>e mit großflächigen<br />
Beschichtungen, Makrostrukturen und Rippen<br />
können einen größeren Defekt verursachen.<br />
Ein persistierender Hüftschmerz nach einer Totalendoprothese<br />
ist ein unbefriedigendes Ergebnis. Die<br />
häufigsten Ursachen für intraartikuläre Schmerzen<br />
einer stabilen Hüfte sind Impingement, Abrieb und<br />
c<br />
b<br />
35°<br />
90°<br />
Diaphysen - Achse<br />
Collum - Achse<br />
a z<br />
a<br />
CCD = 135° (45° + 90°)<br />
c z<br />
b<br />
z<br />
a<br />
z<br />
CCD = 135°<br />
c z<br />
b z<br />
c<br />
b<br />
45°<br />
90°<br />
Diaphysen - Achse<br />
= 4 mm 8 mm 12 mm<br />
= 2,83 mm 5,66 mm 8,48 mm<br />
= 2,83 mm 5,66 mm 8,48 mm<br />
a<br />
a z<br />
Collum - Achse<br />
a b c<br />
CCD = 125° (35° + 90°)<br />
= 4 mm 8 mm 12 mm<br />
= 3,28 mm 6,55 mm 9,83 mm<br />
= 2,29 mm 4,59 mm 6,89 mm<br />
CCD = 145° (55° + 90°)<br />
c z<br />
b<br />
z<br />
a<br />
z<br />
CCD = 145°<br />
= 4 mm 8 mm 12 mm<br />
= 2,29 mm 4,59 mm 6,89 mm<br />
= 3,28 mm 6,35 mm 9,83 mm<br />
Infektion (Knahr et al. 2001). Bei einer unzureichenden<br />
<strong>Implantat</strong>position muss mit einem Impingement<br />
gerechnet werden. Dabei kann der Kopf aus der<br />
Pfanne gehebelt werden und Subluxationen bzw.<br />
Luxationen verursachen, wodurch ein sofortiger<br />
(Keramik) oder rezidivierender Materialschaden<br />
(Polyethylen, Metall) mit vermehrtem Abrieb verursacht<br />
wird. Insbesondere bei Keramik ist auf Grund<br />
der Werkstoffeigenschaften ein Impingement zu verhindern.<br />
Zur Vermeidung des dorsalen Impingement<br />
wird die Antetorsion zum Teil konstruktiv berücksichtigt<br />
(Abb. 20b, 22b) oder kann intraoperativ<br />
eingestellt werden (z. B. modularer Konus, Schwenkhülse).<br />
Ein bone-bone Impingement (Bartz et al.<br />
2000) wird durch das Anschlagen des Trochanter<br />
major am Becken verursacht.<br />
Abrieb und Osteolysen sind zum Hauptproblem der<br />
zementfreien Endoprothetik geworden. Eine unvollständige<br />
zirkuläre Beschichtung bietet keine ausreichende<br />
Abdichtung des intramedullären Kanals zum<br />
Gelenk. Bei diesen Stielen zeigt sich Polyethylenabrieb<br />
bis an die Schaftspitze. Vollständig<br />
c z<br />
b z<br />
b<br />
c<br />
55°<br />
90°<br />
Diaphysen - Achse<br />
a<br />
a z
24 H. Effenberger, M. Imhof, U. Witzel<br />
a<br />
c e<br />
b<br />
d<br />
Abb. 31 Stabilisatoren. a ventrale, dorsale, laterale, b laterale, c, d sternförmige Längsrippen, e Sleeve.<br />
osseointegrierte Stiele bilden dagegen eine Barriere<br />
gegen Abriebpartikel (Effenberger und Imhof 2003).<br />
Da für die zementfreie Fixation die Struktur der<br />
<strong>Implantat</strong>soberfläche für das An- bzw. Einwachsen<br />
von wesentlicher Bedeutung ist, werden <strong>Implantat</strong>e<br />
mit strukturierter Oberfläche verwendet. Dabei muss<br />
das Porous-coating in ausreichendem Maße und vor<br />
allem an Stellen mit kortikalem Kontakt bei gleichzeitig<br />
entsprechender Festigkeit von Material und<br />
Knochen vorhanden sein. Hohe Lockerungsraten in<br />
proximal nur partiell beschichteten porous-coated<br />
Stielen (Clohisy et al. 1999, Thanner et al. 1999) stehen<br />
minimalen Lockerungsraten bei vollständigem<br />
Porous-coating gegenüber (McAuley et al. 1998,<br />
Engh und Hopper 2002).<br />
Oberschenkelschmerzen (Campbell et al. 1992, Ali<br />
et al. 2002, Barrack et al. 1992, Kim et al. 2002) hängen<br />
mit der Art bzw. Qualität des zementfrei fixierten<br />
Stiels zusammen und sind oftmals Ausdruck der<br />
Instabilität (Campbell et al. 1992). Kleine proximale<br />
Fiber mesh Flächen sind für eine ausreichende<br />
Osseointegration und Stabilität zu gering, sodass es<br />
zu Schmerzen kommt (Kim et al. 1992). Bei Schaftlockerungen<br />
finden sich vermehrt Oberschenkelschmerzen,<br />
die nach Revision der gelockerten<br />
Schäfte verschwinden (Engh et al. 1997). Diese<br />
Schmerzen zeigen sich ebenso bei nur proximal<br />
beschichteten Stielen (Heekin et al. 1993) sowie bei<br />
großen (Lavernia et al. 2004) und steifen Stielen<br />
(Engh und Bobyn 1988). Vor allem bei großen Stielen<br />
und Durchmessern (Engh und Bobyn 1988) kommt<br />
es zu einem erheblichen Knochenabbau (Heekin et<br />
al. 1993, Kim und Kim 1992). Zu einer deutlichen<br />
Reduktion der Schaftschmerzen kam es durch<br />
Verbesserung der anatomischen Formgebung,<br />
größere Beschichtungsflächen und mehr Schaftgrößen<br />
(Engh et al. 1997). Oberschenkelschmerzen<br />
treten aber auch vermehrt bei ausgeprägtem<br />
Remodeling auf. Die bei der zementfreien Implanta-<br />
tion oftmals als unerwünschte Knochenreaktion<br />
beschriebenen Kompaktaverbreiterungen müssen<br />
jedoch keineswegs mit der klinischen Symptomatik<br />
korrelieren (Effenberger et al. 2004). Weitere Ursachen<br />
eines Oberschenkelschmerzes sind Muskelhernien<br />
(Higgs et al. 1995) und Stressfrakturen (Gill et<br />
al. 1999, Lotke et al. 1986).<br />
Periartikuläre Ursachen für Hüftschmerzen können<br />
stress- oder osteolytisch bedingte Beckenfrakturen<br />
mit Schmerzausstrahlung in den Leisten- und<br />
Adduktorenbereich, heterotope Ossifikationen, Z. n.<br />
Trochanterosteotomien, Bursitiden, Muskel- und<br />
Sehnenimpingement, Tumore, Nervenkompressionssymptome,<br />
muskuläre Dysbalance, Offsetdifferenzen,<br />
Impingement der Weichteile und arterielle Verschlüsse<br />
im Becken- oder Oberschenkelbereich sein<br />
(Knahr 2001, Effenberger und Imhof 2003).<br />
Schmerzfreiheit, Bewegungsumfang und Überlebensraten<br />
sind wesentliche Kriterien für den Erfolg<br />
zementfreier Endoprothesen. Die Forderung nach<br />
Funktionsverbesserung, Schmerzfreiheit und Langzeitstabilität<br />
stellen Ansprüche an das <strong>Implantat</strong> und<br />
an die Operationstechnik. Viele Prothesen werden<br />
eingesetzt, ohne dass es dazu entsprechende Untersuchungen<br />
und Ergebnisse gibt. Finite Elemente<br />
Analysen, sorgfältige vorklinische Studien mit Migrationsanalysen<br />
und die stufenweise Einführung sind<br />
notwendig, um unerwartete Nebenwirkungen zu<br />
erkennen und das Risiko für Patienten zu minimieren.<br />
Das Ziel von Neuentwicklungen muss es sein, den<br />
Abrieb zu minimieren und die Stabilität der <strong>Implantat</strong>e<br />
und der Einsätze zu optimieren. Neuentwicklungen<br />
müssen zumindest die gleichen Ergebnisse wie<br />
die bisher erfolgreich verwendeten Standardimplantate<br />
erbringen. Die Modifikation der Zugänge, eine<br />
geringe Knochenresektion sowie eine biologische<br />
Fixation und die Abriebminimierung sind dazu<br />
Voraussetzung.
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 25<br />
Tab. 3 <strong>Zementfreie</strong> <strong>Hüftschäfte</strong><br />
Prothesentyp Autor Jahr Nachunter- Alter Erstop./ FU Revisions- ÜLR Bemerkungen<br />
suchungen/ (Jahre) Wechsel (Jahre) rate<br />
Operationen<br />
Metaphysäre Verankerung<br />
Druckscheibe Buergi 2005 102/102 54 E 4,8 3,9% 98% 6 Jahre<br />
4 Revisionen (2 Infektionen, 2 Lockerungen)<br />
Biodynamic Pipino 2000 44/56 62,5 E 13-17 Keine Lockerung<br />
Mayo Morrey 2000 159/162 50,8 E 6,2 98,2% 10 Jahre<br />
3 Wechsel wegen Nachsinkens<br />
9 Wechsel wegen Osteolyse<br />
5% Nachsinken < 2mm, 7% > 2mm<br />
CUT Thomas 2004 133/136 52w E 3,5 2,9% 97% 4 Wechsel (Lockerung)<br />
57m<br />
CLS Grappiolo 2002 300 58 E 12,6 7% 95% 10 Jahre<br />
90% 14 Jahre<br />
2 aseptische, 5 septische Wechsel<br />
12 Osteolysen<br />
Aldinger 2003 262/354 57 E 12 7% 92% 25 Stielwechsel<br />
95% 13 Jahre - aseptischer Wechsel<br />
Harris Galante Clohisy 1999 77/88 54 E 10,7 19% 82% 15 Wechsel<br />
52% Osteolysen<br />
Bicontact Eingartner 2003 221/250 58,2 E 8,9 3,1% 97,1% 11 Jahre<br />
7 Stielwechsel (2 Infektionen,1 Wechsel<br />
zusammen mit Pfannenwechsel)<br />
1 aseptische Lockerung<br />
1 Luxation<br />
2 nachgesunkene <strong>Implantat</strong>e<br />
Volkmann 2003 109/109 68 W 5,2 12,8% 85,3% 14 Revisionen
26 H. Effenberger, M. Imhof, U. Witzel<br />
Tab. 4 <strong>Zementfreie</strong> <strong>Hüftschäfte</strong><br />
Prothesentyp Autor Jahr Nachunter- Alter Erstop./ FU Revisions- ÜLR Bemerkungen<br />
suchungen/ (Jahre) Wechsel (Jahre) rate<br />
Operationen<br />
Meta-diaphysäre Verankerung<br />
Lord Grant 2004 70/116 62 E 17,5 2,8% 98% 1 Wechsel<br />
(1 Lockerung, 1 Stielfraktur)<br />
1 Schaft radiologisch locker<br />
AML Engh 2002 2854 61,1 E 15 1,1% > 95% Extensively coated stems<br />
460 54 15 2,8% > 95% Proximally coated stems<br />
Della Valle 2002 348/372 45-65 E 14,2 0,6% 99,4% 2 Revisionen, 95% Osseointegration<br />
Trilock Teloken 2002 49/67 50,4 E 15 14% 7 Stielwechsel bei Pfannenwechsel<br />
2 Stiele locker<br />
2% Oberschenkelschmerzen<br />
Mallory-Head Mallory 2001 120/120 49,3 E 12,2 2,5% 97,5% 3 Revisonen<br />
3,4% Oberschenkelschmerzen<br />
Taperlock McLaughlin 2000 100/108 37 E 10,2 2% 98% Wechsel wegen Beinlängendifferenz<br />
und Infektion<br />
7% Osteolysen<br />
Zweymüller SL Grübl 2002 123/208 61 E 10 1,4% 99% 3 Stielwechsel (Infektion, Fehlposition,<br />
Pfannenwechsel)<br />
3% Oberschenkelschmerzen<br />
Effenberger 2001 134 65 E 8,3 1,5% 97% 10 Jahre<br />
SBG Effenberger 2004 151/194 61 E 10 0,5% 99,5% 10 Jahre<br />
CL „GHE” Matsui 1998 49/51 50 E 6,3 3,9% Hüftdysplasien<br />
(MCCL) 2 Revisionen wegen Infektion und<br />
Prothesenbruch<br />
S-ROM Bolognesi 2004 43/53 70 W 4 4,6% 95% 2 Revisionen wegen aseptischer Lockerung<br />
und Schmerzen<br />
96% Osseointegration Typ I/II Paprosky<br />
Rippenschaft Schill 2000 165 51,2 E 5,1 95,3% 8 Jahre<br />
1 Infekt
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 27<br />
Tab. 5 <strong>Zementfreie</strong> <strong>Hüftschäfte</strong><br />
Prothesentyp Autor Jahr Nachunter- Alter Erstop./ FU Revisions- ÜLR Bemerkungen<br />
suchungen/ (Jahre) Wechsel (Jahre) rate<br />
Operationen<br />
Diaphysäre Verankerung<br />
Wagner Böhm 2004 128/129 64,9 W 8,1 4,6% 6 Revisionen<br />
(3 Infektionen, 1 Luxation,<br />
1 periprothetische Fraktur, 1 Nachsinken)<br />
7 postoperative Luxationen,<br />
6 periprothetische Frakturen<br />
95,2% 14 Jahre<br />
Bircher 2001 69/99 71 W 1-6 6% 92% 10 Jahre<br />
MRP Wirtz 2004 424 67,7 W 3,2 2,2% 94% 10 Jahre<br />
Schuh 2004 79/120 67 W 4 3,8%<br />
SLR Löhr 2001 112/115 67 W 3 3%<br />
Solution Sporer 2003 51/51 W 6 13,7% 7 Revisionen<br />
0% III A<br />
0% III B
28<br />
Literatur<br />
Aldinger G. Umgang mit femoralen Deformitäten –<br />
pro Individualprothese. In: C. Perka, H. Zippel (Hrsg.)<br />
Trends und Kontroversen in der Endoprothetik des<br />
Hüftgelenkes. Einhorn-Presse Verlag 2002: 54-9<br />
Aldinger PR, Thomsen M, Mau H, Ewerbeck V,<br />
Breusch SJ. Cementless Spotorno tapered titanium<br />
stems: excellent 10-15-year survival in 141 young<br />
patiens. Acta Orthop Scand 2003; 74(3): 253-8<br />
Aldinger G. Aktueller Stand der konventionellen Hüfttotalendoprothese<br />
(Hüftstiel). Orthop Praxis 2004;<br />
40(11):629-36<br />
Ali MS, Kumar A. Isoelastic femoral component in<br />
primary cementless total hip arthroplasty. Int Orthop<br />
2002; 26: 243-6<br />
Archibeck MJ, White RE Jr. Learning curve for the<br />
two-incision total hip replacement. Clin Orthop 2004;<br />
429: 232-8<br />
Bader R, Steinhauser E, Gradinger R, Willmann G,<br />
Mittelmeier W. Computergestützte Bewegungssimulation<br />
mit Keramik-Keramik-Gleitpaarung. Analyse<br />
der Einflussparameter <strong>Implantat</strong>-Design und Position.<br />
Z Orthop 2002; 140: 310-6<br />
Ballard WT, Callaghan JJ, Sullivan PM, Johnston RC.<br />
The results of improved cementing techniques for<br />
total hip arthroplasty in patients less than fifty years<br />
old. J Bone Joint Surg Am 1994; 76: 959-64<br />
Barrack RL, Mulroy RD, Harris WH. Improved<br />
cementing techniques and femoral component loosening<br />
in young patients with hip arthroplasty. J<br />
Bone Joint Surg Br 1992; 74: 385-9<br />
Beckenbaugh RD, Illstrup DM. Total hip arthroplasty.<br />
A review of three hundred and thirty-three cases with<br />
long follow-up. J Bone Joint Surg Am 1978; 60: 306-<br />
13<br />
Bensmann G. Welcher Werkstoff ist für welche Endoprothese<br />
geeignet? In: Jerosch J, Effenberger H,<br />
Fuchs S (Hrsg). Hüftendoprothetik. Stuttgart: Thieme<br />
1996: 2-6<br />
Berger RA. Mini-incision total hip replacement using<br />
an anterolateral approach: technique and results.<br />
Orthop Clin Noth Am 2004; 35(2): 143-51<br />
Berger RA, Duwelius PJ. The two-incision minimally<br />
invasive total hip arthroplasty: technique and results.<br />
Orthop Clin Noth Am 2004; 35(2): 163-72<br />
Bergmann G. Biomechanik. In: Wirth CA, Zichner L<br />
(RHrsg.) Orthopädie und Orthopädische Chirurgie.<br />
Tschauner C (Hrsg.) Becken, Hüfte. Thieme 2004:<br />
18-28<br />
Bourne RB, Rorabeck CH, Skutek M, Mikkelsen S,<br />
Winemaker M, Robertson D. The Harris Design-2<br />
total hip replacement fixed with so-called secondgeneration<br />
cementing techniques. A ten to fifteenyear<br />
follow-up. J Bone Joint Surg Am 1998; 80:<br />
1775-80<br />
Bircher HP, Riede U, Luem M, Ochsner PE. The value<br />
of the Wagner SL revision prosthesis for bridging<br />
large femoral defects. Orthopäde 2001; 30(5): 294-<br />
303<br />
Böhling U, Makris V, Röttger M, Martin P. Femurtotalersatz<br />
mit metall-spongiöser Tumorendoprothes bei<br />
Non-Hodgkin-Lymphom – 10 Jahre Verlaufskontrolle<br />
nach interdisziplinärer Therapie. Orthop Praxi 2000;<br />
36: 442-7<br />
Böhm P, Bischel O. The use of tapered stems for<br />
femoral revision surgery. Clin Orthop 2004; 420: 148-<br />
59<br />
Bolognesi MP, Pietrobon R, Clifford PE, Vail TP. Comparison<br />
of a hydroxyapatite-coated sleeve and a<br />
porous-coated sleeve with a modular revision hip<br />
stem. A prospective, randomized study. J Bone Joint<br />
Am 2004; 86-A(12): 2720-5<br />
Breusch SJ, Draenert Y, Draenert K. Die anatomische<br />
Basis des zementierten Prothesenstiels. Eine Vergleichstudie<br />
zum geraden anatomischen Design.<br />
Z Orthop 1998; 136: 554-9<br />
Breusch SJ, Lukoschek M, Kreutzer J, Brocai D.<br />
Dependence of cement mantle thickness on femoral<br />
stem design and centralizer. J Arthroplasty 2001; 16:<br />
648-57<br />
Britton AR, Murray DW, Bulstrode CJ, McPherson K,<br />
Denham RA. Long-term comparison of Charnley and<br />
Stanmore design total hip replacements. J Bone<br />
Joint Surg Br 1996; 78: 802-8<br />
Buergi ML, Stiffel KK, Jacob HA, Bereiter HH. Radiological<br />
findings and clinical results of 102 thrust-plate<br />
femoral hip prostheses. J Arthroplasty 2005; 20(1):<br />
108-17<br />
Burroughs BR, Hallstrom B, Golladay GJ, Hoeffel D,<br />
Harris WH. Range of motion and stability in total hip<br />
arthroplasty with 28-, 32-, 38-, and 44-mm femoral<br />
head sizes. J Arthroplasty 2005; 20(1): 11-9
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 29<br />
Callaghan JJ, Albright JC, Gietz DD, Olejniczak JP,<br />
Johnston RC. Charnley total hip arthroplasty with<br />
cement. Minimum twenty-five-year-follow-up. J<br />
Bone Joint Surg Am 2000; 82: 487-97<br />
Callaghan JJ, Brown TD, Pedersen DR, Johnston<br />
RC. Choices and comparisons in the use of small<br />
head sizes in total hip arthroplasties. Clin Orthop<br />
2002; 405: 144-9<br />
Campbell ACL, Rorabeck, Bourne RB, Chess D,<br />
Nott L. Thigh pain after cementless arthroplasty:<br />
annoyance or ill omen. J Bone Joint Surg Br 1992 ;<br />
74-B: 63-6<br />
Clohisy JC, Harris WH. The Harris-Galante uncemented<br />
femoral component in primary total hip<br />
replacement at 10 years. J Arthroplasty 1999; 14:<br />
915-7<br />
D’Antonio J, McCarthy JC, Bargar WL, Bordon LS,<br />
Capello WN, Collis DK, Steiberg ME, Wedge JH.<br />
Classification of femoral abnormalities in total hip<br />
arthroplasty. Clin Orthop 1993; 296: 133-9<br />
D’Lima DD, Urquhart AG, Buehler KO, Walker RH,<br />
Colwell CW Jr. The effect of the orientation of the<br />
acetabular and femoral components on the range of<br />
motion of the hip at different head-neck ratios. J<br />
Bone Joint Surg Am 2000; 82-A: 315-21<br />
Della Valle CJ, Paprosky WG. The middle-aged patient<br />
with hip arthritis: the case for exensively coated<br />
stems. Clin Orthop 2002; 405: 101-7<br />
Dohmae Y, Berchtold JE, Sherman RE, Puno RM,<br />
Gustilo RB. Reduction in cement-bone interface<br />
shear strength between primary and revsion arthroplasty.<br />
Clin Orthop 1988; 236: 214-20<br />
Dorr LD, Faugere MC, Mackel AM, Gruen TA, Bogner<br />
B, Malluche HH. Structural and cellular assesment of<br />
bone quality of proximal femur. Bone 1993; 14(3):<br />
231-42<br />
Draenert K, Draenert Y. Die Deformation des Knochens<br />
durch verschiedene <strong>Implantat</strong>e. In: Draenert K<br />
und Draenert Y (Hrsg.): Forschung und Fortbildung in<br />
der Chirurgie des Bewegungsapparates 3. Art and<br />
Science München 1992: 13-20<br />
Effenberger H, Heiland A, Ramsauer T, Plitz W,<br />
Dorn U. A model for assessing the rotational stability<br />
of uncemented femoral implants. Arch Orthop Trauma<br />
Surg 2001; 121: 60-4<br />
Effenberger H, Imhof M. Primäre Hüftendoprothetik<br />
In: Wirth CA, Zichner L (RHrsg.) Orthopädie und<br />
Orthopädische Chirurgie. Tschauner C (Hrsg.)<br />
Becken, Hüfte. Thieme 2004: 330-82<br />
Effenberger H, Graf R, May M, Lojpur M, Imhof M,<br />
Lintner F. Anatomically adapted, HA coated SBG<br />
stem – ten years of successful implantation. Biomed<br />
Tech (Berlin) 2004; 49(10): 290-4<br />
Eingartner C, Ihm A, Maurer F, Volkmann R, Weise K,<br />
Weller S. Good term results with a straight femoral<br />
shaft prosthesis made of titanium. Unfallchirurg<br />
2002; 105: 804-10<br />
Eingartner C, Heigele T, Dieter J, Winter E, Weise K.<br />
Long-term results with the BiCONTACT system –<br />
aspects to investigate and to learn from. Int Orthop<br />
2003; 27 Suppl 1: S11-5<br />
Elke R. Die Schaftrevision. Orthopäde 2001; 30:<br />
280-6<br />
Elke R, Morscher E, Schwaller C, Zimmerli W. Revisionsprothetik.<br />
In: Wirth CA, Zichner L (RHrsg.)<br />
Orthopädie und Orthopädische Chirurgie. Tschauner<br />
C (Hrsg.) Becken, Hüfte. Thieme 2004: 382-401<br />
Emerson Jr RH, Head WC, Emerson CB, Rosenfeldt<br />
W, Higgins LL. A comparison of cemented and<br />
cementless titanium femoral components used for<br />
primary total hip arthroplasty: a radiographic and<br />
survivorship study. J Arthroplasty 2002; 17: 584-91<br />
Engh CA, Bobyn JD. The influence of stem size and<br />
extent of porous coating on femoral bone resorption<br />
after primary cementless hip arthroplasty. Clin<br />
Orthop 1988; 231: 7-28<br />
Engh Jr CA, Culpepper 2nd WJ, CA Engh. Long-term<br />
results of use of the anatomic medularry locking<br />
prosthesis in total hip arthroplasty. J Bone Joint Surg<br />
Am 1997; 79: 177-84<br />
Engh CA, Hopper Jr RH. The odyssey of porous-coated<br />
fixation. J Arthroplasty 2002; 17: Suppl 1: 102-7<br />
Fisher DA, Tsang AC, Paydar N, Millionis S, Turner<br />
CH. Cement-mantle thickness affects cement<br />
strains in total hip replacement. J Biomech 1997; 30:<br />
1173-7<br />
Freeman MAR. Why resect the neck? J Bone Joint<br />
Surg Br 1986; 68-B: 346-349
30<br />
Friesecke C. Sind neue Designs notwendig? Langzeitergebnisse<br />
mit der konventionellen zementierten<br />
Verankerungstechnik. In: Perka C, Zippel H (Hrsg)<br />
Einhorn-Press, Reinbek: 2002: 86-90<br />
Garellick G, Malchau H, Regner H, Herberts P. The<br />
Charnley versus the Spectron hip prosthesis: radiographic<br />
evaluation of a randomized, prospective<br />
study of 2 different hip implants. J Arthroplasty 1999;<br />
14: 414-25<br />
Garellick G, Malchau H, Herberts P. Survival of hip<br />
replacements. A comparison of a randomized trial<br />
and a registry. Clin Orthop 2000; 375: 157-67<br />
Gill TJ, Sledge JB, Orler R, Ganz R. Lateral insufficiency<br />
fractures of the femur caused by osteopenia<br />
and varus angulation: a complication of total hip<br />
arthroplasty. J Arthroplasty 1999; 14: 982-7<br />
Grappiolo G, Blaha JD, Guen TA, Burastero G, Spotorno<br />
L. Primary total hip arthroplasty using a gritblasted,<br />
press-fit femoral prosthesis. Long-term<br />
results with survivorship analysis. Hip Int 2002; 12:<br />
55-72<br />
Grant P, Nordsletten L. Total hip arthroplasty with the<br />
Lord prosthesis. A long-term follow-up study. J Bone<br />
Joint Surg Am 2004; 86-A(12): 2636-41<br />
Grübl A, Chiari C, Gruber M, Kaider A, Gottsauner-<br />
Wolff F. Cementless total hip arthroplasty with a tapered,<br />
rectangular titanium stem and a threaded cup. J<br />
Bone Joint Surg Am 2002; 84-A: 425-31<br />
Harris WH. One step back; two steps forward. J<br />
Bone Joint Surg Am 1993; 75-A: 959-60<br />
Heekin RD, Callaghan JJ, Hopkins WJ, Savory CG,<br />
Xenos JS. The porous-coated anatomic total hip<br />
prosthesis, inserted without cement. Results after<br />
five to seven years in a prospective study. J Bone<br />
Joint Surg Am 1993; 75-A: 77-91<br />
Hinrichs F, Boudriot U, Griss P. 10-Jahres-Ergebnisse<br />
mit einem zementierten feingestrahlten Titan-<br />
Aluminium-Vanadium-Hüftendoprothesenschaft.<br />
Z Orthop 2001; 138: 52-6<br />
Hube R, Zaage M, Hein W, Reichel H. Early functional<br />
results with the Mayo-hip, a short stem system<br />
with metaphyseal-intertrochanteric fixation. Orthopäde<br />
2004; 33(11): 1249-58<br />
Huggler AH, Jacob HA. A new approach towards<br />
hip-prosthesis design. Arch Orthop Trauma Surg<br />
1980: 97: 141-4<br />
Huggler AH, Jacob HA, Bereiter H, Haferkorn M, Ryf<br />
C, Schenk R. Long-term results with the uncemented<br />
thrust plate prosthesis. Acta Orthop Belg 1993; 59<br />
Suppl 1: 215-23<br />
Jacobsson SA, Djerf K, Wahlstrom O. Twenty-year<br />
results of Mckee-Farrar versus Charnley prosthesis.<br />
Clin Orthop 1996; 329 Suppl: S60-8<br />
Jasty M, Maloney WJ, Bragdon CR, Haire T, Harris<br />
WH. Histomorphological studies of the long-term<br />
skeletal responses to well cemented femoral components.<br />
J Bone Joint Surg Am 1990; 72: 1220-9<br />
Jerosch J, Peuker E, von Hasselbach C, Lahmer A,<br />
Filler T, Witzel U. Computer assisted implantation of<br />
the femoral stem in THA – an experimental study. Int<br />
Orthop 1999; 23: 224-6<br />
Jerosch J, Finken N, Filler T, Peuker E, Rahgozar M,<br />
Lahmer A, Witzel U. Robotics-assisted implantation<br />
of femoral components in hip endoprosthetics - an<br />
experimental study. Z Orthop 1999; 137: Oa 7-12<br />
Jerosch J, Wetzel R, Aldinger G, Weipert A, Hanusek<br />
S, Filler TJ, Peuker ET. Virtuelle Simulation zur Optimierung<br />
des Bewegungsspiels einer Hüftalloarthroplastik<br />
am Beispiel der adaptierten Druckscheibenprothese.<br />
Orthopäde 2000; 29: 605-13<br />
Jerosch J, Weipert A, Hanusek S, Schneppenheim<br />
M. Movement mapping as dynamic preoperative surgical<br />
planning in total hip replacement. A precondition<br />
to navigation? Arch Orthop Trauma Surg 2002;<br />
122: 342-5<br />
Joshi RP, Eftekahr NS, McMahon DJ, Nercessian<br />
OA. Osteolysis after Charnley primary low-friction<br />
arthroplasty. A comparison of two matched paired<br />
groups. J Bone Joint Surg Br 1998; 80: 585-90<br />
Kärrholm J, Anderber C, Snorrason F Thanner J,<br />
Langeland N, Malchau H, Herberts P. Evaluation of a<br />
femoral stem with reduced stiffness. A randomized<br />
study with use of radiostereometry and bone densitometry.<br />
J Bone Joint Surg Am 2002; 84: 1651-8<br />
Kelley SS, Lachiewicz Pf, Hickman JM, Paterno SM.<br />
Relationship of femoral head and acetabular size to<br />
the prevalence of dislocation. Clin Orthop 1998; 355:<br />
163-7<br />
Kim YH, Oh JH, Koh YG. Salvage of neglected<br />
unstable intertrochanteric fracture with cementless<br />
porous-coated hemiarthroplasty. Clin Orthop 1992;<br />
277: 182-7
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 31<br />
Kim YH, Kim VE. Results of the Harris-Galante<br />
cementless hip prostheses. J Bone Joint Surg Br<br />
1992; 74-B: 83-7<br />
Kim YH. Cementless total hip arthroplasty with a<br />
close proximal fit and short distal stem (third-generation)<br />
prosthesis. J Arthroplasty 2002; 17: 841-50<br />
Kim YH. Bilateral cemented and cementless total hip<br />
arthroplasty. J Arthroplasty 2002; 17: 434-40<br />
Klapach AS, Callaghan JJ, Goetz DD, Olejnizak JP,<br />
Johnston RC. Charnley total hip arthroplasty with<br />
use of improved cementing techniques: a minimum<br />
twenty-year follow-up study. J Bone Joint Surg Am<br />
2001; 83: 1840-8<br />
Knahr K, Schneider W, Krugluger J, Kasparek M. The<br />
painful hip in a well-fixed total hip replacement. European<br />
instructional course lectures. EFORT 2001; 5:<br />
172-82<br />
Knecht A, Witzleb WC, Gunther KP. Oberflächenersatz<br />
der Hüfte. Orthopäde 2005 ; 34(1): 79-90<br />
Koebke J, Xepulias P, Thomas W. Schenkelhalsprothese<br />
Typ Cut – eine funktionell-morphologische<br />
Analyse. Biomed Technik 2002; 45: 135-40<br />
Kummer FJ, Shah S, Iyer S, DiCesare PE. The effect<br />
of cup orientation on limiting hip rotation. J Arthroplasty<br />
1999; 14: 509-13<br />
Kwong LM, Miller AJ, Lubinus P. A modular distal<br />
fixation option for proximal bone loss in revision total<br />
hip arthroplasty: a 2- to 6-year follow-up study. J<br />
Arthroplasty 2003; 18(3 Suppl 1): 94-7<br />
Lavernia C, D’Apuzzo M, Hernandez V, Lee D. Thigh<br />
pain in primary total hip arthroplasty: the effects of<br />
elastic moduli. J Arthroplasty 2004; 19(7 Suppl 2):<br />
10-6<br />
Löhr JF, Schütz U, Zünd T, Drobny T, Munzinger U.<br />
Mittelfristige Ergebnisse mit einem Hüftschaftrevisionssystem.<br />
Orthopäde 2001; 30(5): 304-9<br />
Lotke PA, Wong RY, Ecker ML. Stress fracture as a<br />
cause of chronic pain following revision total hip<br />
arthroplasty. Clin Orthop 1986; 206: 147-50<br />
Madey SM, Callaghan JJ, Olejniczak JP, Goetz DD,<br />
Johnston RC. Charnley total hip arthroplasty with<br />
use of improved techniques of cementing. The<br />
results after a minimum of fifteen years of follow-up.<br />
J Bone Joint Surg Am 1997; 79: 53-64<br />
Maistrelli GL, Antonelli L, Fornasier V, Mahomed N.<br />
Cement penetration with pulsed lavage versus syringe<br />
lavage in total knee arthroplasty. Clin Orthop<br />
1995; 312: 261-5<br />
Majkowski RS, Bannister GC, Miles AW. The effect of<br />
bleeding on the cement-bone interface. Clin Orthop<br />
1994; 299: 293-7<br />
Malchau H, Herberts P, Wang YY, Karrholm J, Romanus<br />
B. Long-term clinical and radiological results of<br />
the Lord total hip prosthesis. J Bone Joint Surg Br<br />
1996; 78: 884–91<br />
Malchau H, Herberts P, Eisler T, Garellick G, Soderman<br />
P. The Swedish Total Hip Replacement Register.<br />
J Bone Joint Surg Am 2002; 84: 2-20<br />
Mallory TH, Lombardi AV Jr, Leith JR, Fujita H, Hartmann<br />
JF, Capps SG; Kefauver CA, Adams JB, Vorys<br />
GC. Minimum 10-year results of a tapered cementless<br />
femoral component in total hip arthroplasty. J<br />
Arthroplasty 2001; 16(8 Suppl 1): 49-54<br />
Massoud SN, Hunter JB, Holdsworth BJ, Wallace<br />
WA, Juliusson R. Early femoral loosening in one<br />
design of cemented hip replacement. J Bone Joint<br />
Surg Br 1997; 79-B: 603-8<br />
Matsui M, Nakata K, Masuhara K, Ohzono K, Sugano<br />
N, Ochi T. The metal-cancellous cementless<br />
Lübeck total hip arthroplasty. J Bone Joint Surg Br;<br />
1998; 80-B: 404-10<br />
Maurer TB, Ochnser PE, Schwarzer G, Schumacher<br />
M. Increased loosening of cemented straight stem<br />
prostheses made from titanium alloys. An analysis<br />
and comparison with prostheses made of cobaltchrom-nickel<br />
alloy. Int Orthop 2001; 25: 77-80<br />
McAuley JP, Culpepper WJ, Engh CA. Total hip<br />
arthroplasty. Concerns with extensively porous coated<br />
femoral components. Clin Orthop 1998; 355:<br />
182-8<br />
McLaughlin JR, Lee KR. Total hip arthroplasty in<br />
young patients. 8-to 13 year results using an uncemented<br />
stem. Clin Orthop 2000; 373: 153-63<br />
McMinn. Development of Metal/Metal Hip Resurfacing.<br />
Hip Int 2003; 13(1) Suppl 2: S41-53<br />
Morrey BF, Adams RA, Kesler MA. Conservative<br />
femoral replacement for total hip arthroplasty. A prospective<br />
study. J Bone Joint Surg Br 2000; 82-B:<br />
952-8
32<br />
Morrey BF. Results of reoperation for hip dislocation:<br />
the big picture. Clin Orthop 2004; 429: 94-101<br />
Morscher EW, Wirz D. Current state of cement fixation<br />
in THR. Acta Orthop Belg 2002; 68: 1-12<br />
Mulroy WF, Estok DM, Harris WH. Total hip arthroplasty<br />
with use of so-called second generation cementing<br />
techniques. A fifteen year-average follow-up<br />
study. J Bone Joint Surg Am 1995; 77-A: 1845-52<br />
Mulroy RD Jr, Harris WH. Acetabular and femoral<br />
fixation. 15 years after cemented total hip surgery.<br />
Clin Orthop 1997; 337: 118-28<br />
Noble PC, Alexander JW, Lindahl LJ, Yew DT, Granberry<br />
WM, Tullos HS. The anatomic basis of femoral<br />
component design. Clin Orthop 1988; 235: 148-310<br />
Oates KM, Barrera DI, Tucker WN, Chau CC, Bugbee<br />
WD, Convery FR. In vivo effect of pressurization of<br />
Polymethylmethacrylat bone-cement. Biomechanical<br />
and histologic analysis. J Arthroplasty 1995; 10:<br />
373-81<br />
Ochsner PE. Die Hüfttotalprothese. Indikationstechnik<br />
und lokale Komplikationen. Berlin: Springer 2002<br />
Paavilainen T, Hoikka V, Paavolainen P. Cementless<br />
total hip arthroplasty for congenitally dislocated or<br />
dysplastic hips. Technique for replacement with a<br />
straight femoral component. Clin Orthop 1993; 297:<br />
71-81<br />
Paprosky WG, Bradford MS, Younger TI. Classification<br />
of bone defects in failed prostheses. Chir Organi<br />
Mov 1994; 79(4): 285-91<br />
Paprosky WG, Greidanus NV, Antoniou J. Minimum<br />
10-year-results of extensively porous-coated stems<br />
in revision hip arthroplasty. Clin Orthop 1999; 369:<br />
230-42<br />
Perka C, Thomas R, Zippel H. Subtrochanteric corrective<br />
osteotomy for the endo-prosthetic treatment<br />
of high hip dislocation. Treatment and mid-term<br />
results with a cementless straight stem. Arch Orthop<br />
Trauma Surg 2000; 120: 144-8<br />
Perka C, Fischer U, Taylor WR, Matziolis G. Developmental<br />
hip dysplasia treated with total hip arthroplasty<br />
with a straight stem and a threaded cup. J Bone<br />
Joint Surg Am 2004; 86-A: 312-19<br />
Pipino F, Molfetta L, Grandinio M. Preservation of the<br />
femoral neck in hip arthroplasty: results of a 13-to<br />
17-year follow-up. J Orthopaed Traumatol 2000; 1:<br />
31-9<br />
Poss R, Brick GW, Wright RJ, Roberts DW, Sledge<br />
CB. The effects of modern cementing techniques on<br />
the longevity of total hip arthrioplasty. Orthop Clin<br />
North Am 1988; 19: 591-8<br />
Robinson RP, Simonian PT, Gradisar IM, Ching RP.<br />
Joint motion and surface contact area related to<br />
component position in total hip arthroplasty. J Bone<br />
Joint Surg Br 1997; 79-B: 140-6<br />
Russotti GM, Coventry MB, Stauffer RN. Cemented<br />
total hip arthroplasty with contemporary techniques.<br />
A five-year minimum follow-up study. Clin Orthop<br />
1988; 235: 141-7<br />
Schelling K, Heisel C, Schnürer SM, Mau H, Breusch<br />
SJ. Neue PMMA-Knochenzemente zur Anwendung<br />
in Vakuummischtechniken. Orthopäde 2002; 31:<br />
556-62<br />
Schill S, Thabe H. Lang- und mittelfristige Ergebnisse<br />
mit dem zementfreien Link-Hüftprothesensystem<br />
in der Kombination Rippenschaft und Schraubpfanne<br />
Typ “V”. Orthop Praxis 2000; 160-7<br />
Schmitz B, Menke W, Michiels I, Fritz M. 5-10 year<br />
results with the straight-shaft Muller prothesis.<br />
Z Orthop 1994; 132: 279-85<br />
Schmotzer H, Ulrich S. Technische Grundlagen zu<br />
Oberflächen und Beschichtungen orthopädischer<br />
<strong>Implantat</strong>e. In: Effenberger (Hrsg). Schraubpfannen.<br />
Grieskirchen: Effenberger 2004: 21-6<br />
Schuh A, Werber S, Holzwarth U, Zeiler G. Cementless<br />
modular hip revision arthroplasty using the MRP<br />
Titan Revision Stem: outcome of 79 hips after an<br />
average of 4 years’ follow up. Arch Orthop Trauma<br />
Surg 2004; 124: 306-9<br />
Scifert CF, Brown TD, Pedersen DR, Callaghan JJ. A<br />
finite element analysis of factors influencing total hip<br />
dislocation. Clin Orthop 1998; 355: 152-62<br />
Seki M, Yuasa N, Ohkuni K. Analysis of optimal range<br />
of socket orientations in total hip arthroplasty with<br />
use of computer-aided design simulation. J Orthop<br />
Res 1998; 16: 513-7<br />
Semlitsch M. Titanium alloys for hip joint replacement.<br />
Clin Mater 1987; 2: 1–13<br />
Smith SE, Estok DM 2nd, Harris WH. Average 12year<br />
outcome of a chrome-cobalt, beaded, bony<br />
ingrowth acetabular component. J Arthroplasty<br />
1998; 13: 50-60
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 33<br />
Smith SE, Estok DM, Harris WH. 20-year experience<br />
with cemented primary and conversion total hip<br />
arthroplasty using so-called second-generation<br />
cementing techniques in patients aged 50 years or<br />
younger. J Arthroplasty 2000; 15: 263-73<br />
Sotereanos NG, Engh CA, Glassman AH, Macalino<br />
GE, Engh CA Jr. Cementless femoral components<br />
should be made from cobalt chrome. Clin Orthop<br />
1995; 313: 146-53<br />
Sporer SM, Callaghan JJ, Olejniczak JP, Goetz DD,<br />
Johnston RC. The effects of surface roughness and<br />
polymethylmethacrylate precoating on the radiographic<br />
and clinical results of the Iowa hip prosthesis. A<br />
study of patients less than fifty years old. J Bone<br />
Joint Surg 1999; 81: 481-91<br />
Sporer SM, Paprosky WG. Revision total hip arthroplasty:<br />
the limits of fully coated stems. Clin Orthop<br />
2003; 417: 203-9<br />
Sporer SM, Paprosky WG. Biologic fixation and bone<br />
ingrowth. Orthop Clin North Am 2005; 36(1): 105-11<br />
Starker M, Thümler P, Weipert A, Hanusek S. Computergestützte<br />
Prothesenauswahl und <strong>Implantat</strong>ionskontrolle.<br />
Orthopäde 2000; 29: 627-35<br />
Sullivan PM, MacKenzie JR, Callaghan JJ, Johnston<br />
RC. Total hip arthroplasty with cement in patients<br />
who are less than fifty years old. J Bone Joint Surg<br />
Am 1994; 76: 863-9<br />
Starker M, Thümler P, Weipert A, Hanusek S. Computergestützte<br />
Prothesenauswahl und <strong>Implantat</strong>ionskontrolle.<br />
Orthopäde 2000; 29: 627-35<br />
Teloken MA, Bissett G, Hozak WJ, Sharkey PF, Rothma<br />
RH. Ten to fifteen-year follow-up after total hip<br />
arthroplasty with a tapered cobalt-chromium femoral<br />
component (tri-lock) inserted without cement. J Bone<br />
Joint Surg Am 2002; 84-A(12): 240-4<br />
Thanner J, Kärrholm J, Malchau H, Herberts P. Poor<br />
outcome of the PCA and Harris-Galante hip prostheses.<br />
Randomized study of 171 arthroplasties with 9year<br />
follow-up. Acta Orthop Scand 1999; 70: 155-62<br />
Thomas W, Lucente L, Mantegna N, Grundei H. Die<br />
ESKA-(CUT)-Endoprothese. Orthopäde 2004; 33:<br />
1243-8<br />
Verdonschot N, Tancek E, Huiskes R. Effects of<br />
prosthesis surface on the failure process of cemented<br />
hip implants after stem-cement debonding. J<br />
Biome Mater Res 1998: 15; 42: 554-9<br />
Volkmann R, Bretschneider C, Eingartner C, Wellser<br />
S. Revision arthroplasty – femoral aspect: the concept<br />
to solve high grade defects. Int Orthop 2003; 27<br />
Suppl 1: S24-8<br />
Wagner H. Surface replacement arthroplasty of the<br />
hip. Clin Orthop 1978; 134: 102-30<br />
Wagner M. Umgang mit femoralen Deformitäten –<br />
Pro Standardprothese und simultane Korrrekturosteotomie.<br />
In: Perka C und Zippel H (Hrsg). Einhorn,<br />
Reinbek 2002: 60-4<br />
Willmannn G. Das Prinzip der Konus-Steckverbindung<br />
für keramische Kugelköpfe bei Hüftendoprothesen.<br />
Mat Wiss Werkstofftech 1993; 24: 315–9<br />
Wirtz DC. Modulare Ergebnisse der MRP-Titanprothese.<br />
In: Thümler P, Forst R, Zeiler G (Hrsg). Modulare<br />
Revisionsendoprothetik des Hüftgelenkes.<br />
Springer Heidelberg 2004: 271-81<br />
Witzel U. Zur Biomechanik der Hüftendoprothetik<br />
unter besonderer Berücksichtigung der Gleitlagerprothese.<br />
In: Maaz B, Gierese H (Hrsg.): Aktueller<br />
Stand der zementfreien Hüftendoprothetik. 2. Kaiserswerther<br />
Symposium. Stuttgart, New York: Thieme<br />
1988: 21-4<br />
Witzleb WC, Knecht A, Beichler T, Köhler T, Günther<br />
KP. Hüftgelenkoberflächenersatzendoprothesen.<br />
Orthopäde 2004; 33: 1236-42<br />
Wohlrab D, Hagel A, Hein W. Vorteile der minimalinvasiven<br />
<strong>Implantat</strong>ion von Hüfttotalendoprothesen in<br />
der frühen postopertiven Rehabilitationsphase. Z<br />
Orthop 2004; 142(6) 685-90<br />
Woolson ST, Mow CS, Syquia JF, Lannin JV, Schurma<br />
DJ. Comparison of primary total hip replacement<br />
with a standard incision or a mini-incision. J Bone<br />
Joint Surg Am 2004; 86-A(7): 1353-8<br />
Wroblewski BM, Fleming PA, Siney PD. Charnley<br />
low-frictional torque arthroplasty of the hip. J Bone<br />
Joint Surg Br 1999; 81-B: 427-30<br />
Wroblewski BM, Siney PD, Fleming PA. Charnley<br />
low-frictional arthroplasty in patients under the age<br />
of 51 years. Follow-up to 33 years. J Bone Joint Surg<br />
Br 2002; 84: 540-3<br />
Zweymüller K, Lintner FK, Semlitsch MF. Biologic<br />
fixation of a press-fit titanium hip joint endoprosthesis.<br />
Clin Orthop 1988; 235: 195–206
34 H. Effenberger, M. Imhof, U. Witzel
Verankerungsschema zementfreier/zementierter <strong>Hüftschäfte</strong><br />
Epiphysäre Verankerung<br />
Metaphysäre Verankerung<br />
Monoblock<br />
Gerade<br />
Kurz/mittel/lang<br />
Anatomisch<br />
Kurz/mittel/lang<br />
Custom made<br />
Modular<br />
Gerade<br />
Anatomisch<br />
Custom made<br />
Meta-diaphysäre Verankerung<br />
Monoblock<br />
Gerade<br />
Anatomisch<br />
Gebogen<br />
Modular<br />
Gerade<br />
Anatomisch<br />
Diaphysäre Verankerung<br />
Monoblock<br />
Gerade<br />
Anatomisch<br />
Modular<br />
Gerade<br />
Anatomisch<br />
Femur Teilersatz<br />
Kompletter Femurersatz<br />
35
36 H. Effenberger, M. Imhof, U. Witzel<br />
<strong>Hüftschäfte</strong><br />
Zementfrei Zementiert<br />
CL-Kappe Silver ESKA-Bionic ® System (ESKA)<br />
• Nail<br />
• Profi<br />
Adaptierte Druckscheibenprothese<br />
(Orthopedic Services)<br />
CL-Cut ”A” (ESKA)<br />
Druckscheibenprothese (Zimmer)<br />
Zugankerprothese (Implant Service)<br />
Epiphysäre Verankerung<br />
Kappenprothese<br />
Metaphysäre Verankerung<br />
ACCIS (implantcast)<br />
Adept (Finsbury)<br />
ASR (DePuy)<br />
BHR - Birmingham Hip Resurfacing<br />
(Smith & Nephew)<br />
C-Kappe Silver ESKA-Bionic ® System (ESKA)<br />
Conserve Plus (Wright)<br />
Cormet (Corin)<br />
Durom Hip Resurfacing (Zimmer)<br />
ICON (IO-International Orthopedics)<br />
ReCap (Biomet)<br />
RECON (IO-International Orthopedics)
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 37<br />
Zementfrei<br />
a<br />
b<br />
a c<br />
b<br />
b<br />
a<br />
CL-Cut „M” (ESKA)<br />
CL-GHEs (ESKA)<br />
Mayo (Zimmer)<br />
Metha (Aesculap)<br />
Merion (Merioplant)<br />
Nanos (Plus Orthopedics)<br />
privelop (privelop AG)<br />
VEKTOR-Titan Kurzschaft (Peter Brehm)<br />
b<br />
Alpha Cerafit (Alphanorm)<br />
Antea (Argomedical)<br />
ARCAD HA (Symbios)<br />
ArgoTEP (Argomedical)<br />
Bi-Metric (Biomet)<br />
Bicontact (Aesculap)<br />
CBC (Mathys)<br />
CERAFIT ”multicones” R / H-A.C. (Ceraver)<br />
CLS Spotorno (Zimmer)<br />
CTX-S (Orthopedic Services)<br />
EcoFit (implantcast)<br />
ENDON (tantum)<br />
Enosis (Plus Orthopedics)<br />
Excia (Aesculap)<br />
Future Hip (DePuy)<br />
G2 (DePuy)<br />
GSS-System CL (Mathys)<br />
GSS-System CO (Mathys)<br />
Metabloc (Zimmer)<br />
M/L Taper (Zimmer)<br />
Proxifit (Mathys)<br />
Proxy Plus (Plus Orthopedics)<br />
<strong>Hüftschäfte</strong><br />
Metaphysäre Verankerung<br />
Monoblock<br />
gerade<br />
a) kurz (Kurzschaft)<br />
b) mittel (Standardschaft)<br />
c) lang (Langschaft)
38 H. Effenberger, M. Imhof, U. Witzel<br />
b Fortsetzung<br />
Zementfrei<br />
a<br />
b<br />
a c<br />
b<br />
Spartakus (Smith & Nephew)<br />
Synergy HA (Smith & Nephew)<br />
Synergy Porous (Smith & Nephew)<br />
Synergy Porous Plus HA (Smith & Nephew)<br />
Synergy Ti Pressfit (Smith & Nephew)<br />
twinSys (Mathys)<br />
VEKTOR-Titan (Peter Brehm)<br />
Versys FMT (Zimmer)<br />
Wagner Cone Prosthesis (Zimmer)<br />
c<br />
Bicontact Revisionsschaft (Aesculap)<br />
CL-GHE Revisionsstiel (ESKA)<br />
a b<br />
a<br />
CFP (Link)<br />
Proxima (DePuy)<br />
b<br />
Monoblock<br />
gerade<br />
a) kurz (Kurzschaft)<br />
b) mittel (Standardschaft)<br />
c) lang (Langschaft)<br />
Monoblock<br />
anatomisch<br />
a) kurz (Kurzstiel)<br />
b) mittel (Standard)<br />
b<br />
Antega (Aesculap)<br />
BSC (Stemcup)<br />
Eumetric (DePuy)<br />
<strong>Hüftschäfte</strong><br />
Metaphysäre Verankerung
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 39<br />
a<br />
Zementfrei<br />
CT3D-A (Orthopedic Services)<br />
CTX (Orthopedic Services)<br />
b c<br />
b<br />
Mutars RS (implantcast)<br />
SPS Modular (Symbios)<br />
S-Rom (DePuy)<br />
a b c<br />
b<br />
VarioFit (aap)<br />
<strong>Hüftschäfte</strong><br />
Metaphysäre Verankerung<br />
Monoblock<br />
Custom made<br />
Modular<br />
gerade<br />
a) kurz (Kurzschaft)<br />
b) mittel (Standardschaft)<br />
c) lang (Langschaft)<br />
Modular<br />
anatomisch<br />
a) kurz (Kurzschaft)<br />
b) mittel (Standardschaft)<br />
c) lang (Langschaft)<br />
c<br />
S-Rom (DePuy)
40 H. Effenberger, M. Imhof, U. Witzel<br />
<strong>Hüftschäfte</strong><br />
Zementfrei Zementiert<br />
a<br />
b<br />
c<br />
a<br />
privelop (privelop)<br />
b<br />
Alpha Fit (Alphanorm/Corin)<br />
Alloclassic Variall (Zimmer)<br />
Alloclassic Zweymüller SLO (Zimmer)<br />
Apricot (Medacta)<br />
BetaCone (Link)<br />
CBH (Mathys)<br />
Cera-Fit (Alphanorm/Corin)<br />
Ceraco (implantcast)<br />
Corail (DePuy)<br />
CTW Classic Schaft Titan (Merete)<br />
DIALOC (implantcast)<br />
Echelon (Smith & Nephew)<br />
GAP MK I (Alphanorm/Corin)<br />
GAP MK II (Alphanorm/Corin)<br />
IntraBlock Twin System (Merete)<br />
Monocon (Falcon)<br />
Platform (Smith & Nephew)<br />
PPF (Biomet)<br />
SCS-Standard (Stemcup)<br />
SCL-Lateral (Stemcup)<br />
SI-Schaft (Implant-Service)<br />
SL-Plus (Plus Orthopedics)<br />
SL-Plus Lateral (Plus Orthopedics)<br />
SPS Standard (SYMBIOS)<br />
c<br />
Alloclassic Zweymüller SLL (Zimmer)<br />
Bicontact Revision (Aesculap)<br />
CL-GHE Revisionsstiel mit elastischer<br />
Stielverlängerung (ESKA)<br />
Echelon (Smith & Nephew)<br />
KAR (DePuy)<br />
REEF (DePuy)<br />
SCR-Revision (Stemcup)<br />
SLR-Plus (Plus Orthopedics)<br />
Meta-diaphysäre Verankerung<br />
Monoblock<br />
gerade<br />
a) kurz (Kurzschaft)<br />
b) mittel (Standardschaft)<br />
c) lang (Langschaft)<br />
b c<br />
b<br />
ANTEA (Argomedical)<br />
Apricot (Medacta)<br />
Basis Primär (Smith & Nephew)<br />
Basis CL (Smith & Nephew)<br />
Bicontact (Aesculap)<br />
Bi-Metric (Biomet)<br />
Ceraco (implantcast)<br />
CoCr Geradschaft (Chiropro)<br />
CORON (tantum)<br />
CPCS (Smith & Nephew)<br />
CPS (Plus Orthopedics)<br />
CPT (Zimmer)<br />
CS-Plus (Plus Orthopedics)<br />
EcoFit (implantcast)<br />
EndoClassic II (Merete)<br />
Endo-Modell Dysplasie (Link)<br />
Endo-Modell Standard Mark III (Link)<br />
Endo-Modell XL (Link)<br />
Eumetric (DePuy)<br />
Excia (Aesculap)<br />
G2 (DePuy)<br />
Geradschaft PLUS (Plus Orthopedics)<br />
ic-Geradschaft (implantcast)<br />
IntraBlock Twin Stem (Merete)<br />
LC (Plus Orthopedics)<br />
Mannheim-Schaft (Plus Orthopedics)<br />
Metabloc (Zimmer)<br />
MS 30 (Biomet)<br />
MS 30 (Zimmer)<br />
Müller Geradschaft (Merete)<br />
Müller Geradschaft (Plus Orthopedics)<br />
Original M. E. Müller (Zimmer)<br />
OSTEAL (Ceraver)<br />
Spectron CDH (Smith & Nephew)<br />
Spectron EF (Smith & Nephew)<br />
Universalschaft (Peter Brehm)<br />
Zementkanalprothese (Aesculap)
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 41<br />
<strong>Hüftschäfte</strong><br />
Zementfrei Zementiert<br />
a<br />
b<br />
c<br />
ABG II (Stryker)<br />
AHP (Implant-Service)<br />
Cenos (Biomet)<br />
CL-Hüftstiel „GHE” (ESKA)<br />
CL-Hüftstiel „G2” (ESKA)<br />
ECO-Modular (Plus Orthopedics)<br />
Eumetric (DePuy)<br />
ISB (Implant-Service)<br />
Optan (Zimmer)<br />
SBG (Plus Orthopedics)<br />
SPS STANDARD (SYMBIOS)<br />
Meta-diaphysäre Verankerung<br />
Monoblock<br />
gerade<br />
a) kurz (Kurzschaft)<br />
b) mittel (Standardschaft)<br />
c) lang (Langschaft)<br />
Monoblock<br />
anatomisch<br />
b c<br />
c<br />
CSL-Plus (Plus Orthopedics)<br />
Endo-Modell Reoperationsprothesenschaft (Link)<br />
Erlanger Langschaftprothese MS 30 (Chiropro)<br />
ic-Langschaft (implantcast)<br />
M-Mark II (Merete)<br />
RPC-Langschaft (implantcast)<br />
Spectron LS Revisionsschaft (Smith & Nephew)<br />
Universalschaft Typ Erlangen (Peter Brehm)<br />
AJS (implantcast)<br />
Anatomic C (implantcast)<br />
Anatomic C Langschaft (implantcast)<br />
AS-Plus (Plus Orthopedics)<br />
BSC (Stemcup)<br />
C-Hüftstiel „GHE” (ESKA)<br />
C-Hüftstiel „G2” (ESKA)<br />
CAP (Peter Brehm)<br />
Enosis (Plus Orthopedics)<br />
IPA (Plus Orthopedics)<br />
Olympia (Biomet)<br />
Optan (Zimmer)<br />
SP II (Link)
42 H. Effenberger, M. Imhof, U. Witzel<br />
<strong>Hüftschäfte</strong><br />
Zementfrei Zementiert<br />
Meta-diaphysäre Verankerung<br />
Monoblock<br />
gebogen<br />
Müller Bogenschaft (Chiropro)<br />
VEKTOR-CoCr (Peter Brehm)<br />
Weber (Zimmer)
<strong>Hüftschäfte</strong><br />
Zementfrei Zementiert<br />
Anca-Fit (Wrigth)<br />
CL-Adapterhüftstiel „GHE” (ESKA)<br />
CL-Adapterhüftstiel „G2” (ESKA)<br />
Endo-Modell Rundschaftprothese modular (Link)<br />
Mutars RS Kent (implantcast)<br />
S-ROM (DePuy)<br />
SPS (SYMBIOS)<br />
Meta-diaphysäre Verankerung<br />
Modular<br />
gerade<br />
Modular<br />
anatomisch<br />
C-Adapterhüftstiel „GHE” (ESKA)<br />
VarioFit (aap)<br />
43
44 H. Effenberger, M. Imhof, U. Witzel<br />
<strong>Hüftschäfte</strong><br />
Zementfrei Zementiert<br />
CBK (Mathys)<br />
Solution (DePuy)<br />
Wagner SL Revision (Zimmer)<br />
Solution (DePuy)<br />
Diaphysäre Verankerung<br />
Monoblock<br />
gerade<br />
Monoblock<br />
anatomisch
Zementierte und zementfreie <strong>Hüftschäfte</strong> - Konstruktion und Klassifikation 45<br />
<strong>Hüftschäfte</strong><br />
Zementfrei Zementiert<br />
Helios (Biomet)<br />
Modular Plus (Plus Orthopedics)<br />
MP (Link)<br />
MRP-Titan (Peter Brehm)<br />
Mutars Revision (Implantcast)<br />
Prevision Revision (Aesculap)<br />
Profemur (Wright)<br />
Revitan (Zimmer)<br />
Symbios Modularer Revisionsschaft (Symbios)<br />
Endo-Modell Modularer Proximaler Ersatz (Link)<br />
Mecroset (Biomet)<br />
MML Proximaler Femurersatz (ESKA)<br />
MUTARS proximaler Femur (implantcast)<br />
Diaphysäre Verankerung<br />
Modular<br />
gerade<br />
Proximaler Femurteilersatz<br />
Endo-Modell Proximaler Femurersatz (Link)<br />
MML Proximaler Femurersatz (Smith & Nephew)<br />
MUTARS proximaler Femur (implantcast)<br />
Sepctron P3 Revisionsschaft (Smith & Nephew)
46 H. Effenberger, M. Imhof, U. Witzel<br />
<strong>Hüftschäfte</strong><br />
Zementfrei Zementiert<br />
Helios (Biomet)<br />
Modular Plus (Plus Orthopedics)<br />
MP (Link)<br />
MRP-Titan (Peter Brehm)<br />
Mutars Revision (Implantcast)<br />
Prevision Revision (Aesculap)<br />
Profemur (Wright)<br />
Revitan (Zimmer)<br />
Symbios Modularer Revisionsschaft (Symbios)<br />
Femoraler Totalersatz (Link)<br />
LPS (DePuy)<br />
MML Femoraler Totalersatz (ESKA)<br />
MUTARS intramed. Femurtotalersatz (implantcast)<br />
MUTARS totaler Femurersatz (implantcast)<br />
OSS (Biomet)<br />
Diaphysäre Verankerung<br />
Modular<br />
anatomisch<br />
Kompletter Femurersatz<br />
MUTARS intramed. Femurtotalersatz<br />
(implantcast)