P. Schütz, HP KloÃ, E. Schäfer - Implantat - Atlas Zementfreie ...
P. Schütz, HP KloÃ, E. Schäfer - Implantat - Atlas Zementfreie ...
P. Schütz, HP KloÃ, E. Schäfer - Implantat - Atlas Zementfreie ...
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Rationale Entwicklungsgründe und erste klinische<br />
Erfahrungen mit dem zementfreien privelop-Hüftschaft<br />
- Metaphysär verankernde Kurzschaftprothese im Standardeinsatz -<br />
P. Schütz, H. P. Kloß, E. Schäfer<br />
217<br />
Für die Entwicklung eines neuen zementfreien<br />
Femurschaftes für das Hüftgelenk waren Überlegungen<br />
maßgeblich, die durch die bekannten bestehenden<br />
Standardforderungen an eine Endoprothese<br />
geprägt wurden:<br />
• Wiederherstellung nahe den vorgegebenen anatomisch-physiologischen<br />
und biomechanisch kinematischen<br />
Verhältnissen<br />
• Korrekte Platzierbarkeit<br />
• Stabile metaphysäre Verankerung<br />
• Reproduzierbare Operationstechnik<br />
Zu diesen allgemeinen Forderungen an eine Hüftendoprothese<br />
gesellten sich die von uns – aufgrund<br />
über 25-jähriger eigener klinischer Erfahrungen in<br />
der orthopädischen und unfallchirurgischen Hüftendoprothetik<br />
– gemachten Vorgaben, die nach<br />
unserer Ansicht bei den bisher auf dem Markt befindlichen<br />
<strong>Implantat</strong>en in Kombination nur teilweise<br />
erfüllt werden:<br />
• Anatomie: größtmöglicher Erhalt von Knochensubstanz<br />
• Material: bestverträglich, zur zementfreien Verankerung<br />
des <strong>Implantat</strong>s<br />
• Geometrie/Design: Kurzschaft mit metaphysärer<br />
Verankerung<br />
• Operationstechnik: einfach, reproduzierbar, systematisch<br />
• Instrumentarien: reduziert, pragmatisch und<br />
wirtschaftlich<br />
Die zunehmend guten Erfahrungen in der Hüftendoprothetik<br />
in den letzten Jahren haben dazu geführt,<br />
dass die Indikation für einen Hüftgelenkersatz zunehmend<br />
auch auf junge Patienten ausgedehnt wird. In<br />
Verbindung mit dem Anstieg der Lebenserwartung<br />
führt dies zur Notwendigkeit, immer stärker zu<br />
berücksichtigen, dass die Lebensdauer eines<br />
<strong>Implantat</strong>es begrenzt ist.<br />
Mit dem in Zusammenarbeit mit der Firma privelop<br />
AG entwickelten zementfreien privelop-Hüftschaft<br />
wollten die Autoren diesen Überlegungen Rechnung<br />
tragen und entwickelten einen Hüftschaft, der die<br />
Standardanforderungen an eine Hüftendoprothese<br />
erfüllt, anatomieschonend und biokompatibel ist.<br />
Sein Indikationsspektrum ist relativ weit gefasst und<br />
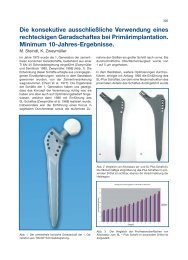
Abb. 1 Der privelop-Hüftschaft.<br />
er hat eine hohe Lebenserwartung, kann aber auch<br />
aufgrund seines metaphysären Verankerungsprinzips<br />
am Ende seiner Standzeit ohne gravierenden Anatomieverlust<br />
revidiert werden.<br />
Den zementfreien privelop-Hüftschaft setzen Dr. Kloß<br />
und Dr. Schütz von der äks in Bensheim als Standard-Kurzschaft<br />
seit Anfang Februar 2004 ein<br />
(Abb. 1). Im Folgenden werden neben den rationalen<br />
Entwicklungsgründen die ersten klinischen Ergebnisse<br />
dargestellt. Die Bewertung aller Untersuchungen<br />
erfolgte nach dem Harris-Hip-Score.<br />
<strong>Implantat</strong>beschreibung<br />
Bestverträgliche Materialien zur zementfreien<br />
Verankerung<br />
Titan als <strong>Implantat</strong>material ist bekannt, erprobt und<br />
wird als inertes Material in der Endoprothetik verwendet<br />
(Hilburg 2002). Reintitan und Titanbasilegierungen<br />
sind die im Körper korrosionsbeständigsten<br />
und damit körperverträglichsten <strong>Implantat</strong>werkstoffe<br />
(Schreiner und Scheller 2004). Der privelop-Hüftschaft<br />
besteht aus der Titanlegierung Ti6Al4V nach<br />
DIN ISO 5832-3 und ist für die zementfreie Anwendung<br />
bestimmt. Die Schaftseiten sind mit Korund rau<br />
gestrahlt (Oberflächenrauigkeit Rz 60), das distale<br />
Ende ist glatt. Dies führt zu einer besonders stabilen,<br />
rein metaphysären Verankerung der Prothese durch<br />
Osseointegration (Goldberg 1995).
218 P. Schütz, H. P. Kloß, E. Schäfer<br />
Abb. 3 Hohlschliff-Finnen zur Minderung der sprengenden<br />
Wirkung und zum besseren Anwachsen des Knochens.<br />
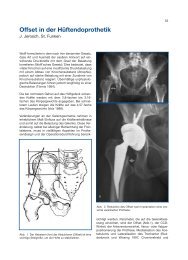
Abb. 2 Am Ø Kalkar orientierter Winkel von 131°.<br />
Kurzschaftdesign mit dem Prinzip metaphysärer<br />
Verankerung<br />
Die Erfüllung der ersten Standardforderung in der<br />
Hüftendoprothetik beschränkt sich meist auf statische<br />
Überlegungen, um eine stabile Belastbarkeit zu<br />
sichern. In der Folge wurden viele Schäfte so konstruiert,<br />
dass eine Unterstellung des Femurs unter<br />
den Drehpunkt des Hüftgelenkes (großer CCD-Winkel,<br />
kleiner Offset) zu ungunsten der Wiederherstellung<br />
der biomechanisch-kinematischen Verhältnisse<br />
angestrebt wurde.<br />
Resultierend aus den eigenen Erfahrungen mit verschiedenen<br />
Schäften und den Erfolgen anderer<br />
Modelle mit metaphysär verankernden Systemen<br />
(Thomas 2004, Oehme 2002, Specht 2003) wurde<br />
der Femurschaft in seiner kurzen Form entwickelt.<br />
Um den anatomischen Vorgaben besser gerecht zu<br />
werden und einer Offset-Verkleinerung entgegenzuwirken,<br />
wurden der CCD-Winkel und der Kalkar–<br />
Radius klein gehalten (CCD-Winkel 131°; Kalkar–<br />
Radius 80,3 mm; Abb. 2) (Jerosch und Funken 2003).<br />
Im metaphysären Bereich wird ein Maximum an Auflagefläche<br />
angestrebt. Eine dorsale Rundung am<br />
proximalen Schaftende reduziert das Trauma beim<br />
Einführen des Schaftes in den Markraum. Der Aufnahmekonus<br />
für den Hüftkopf ist kurz gestaltet,<br />
wodurch der Schenkelhals schlank gehalten und<br />
somit bei erweitertem Bewegungsumfang (range of<br />
motion) die Luxationsgefahr gemindert wird. Ein<br />
standardisierter 12/14er Konus dient der Aufnahme<br />
der Hüftköpfe. Die Logik der anatomisch vorgegebenen<br />
proximalen Krafteinleitung, die rationale Minimierung<br />
der Invasivität und die funktional-anatomische<br />
Systematik in der Gelenkwiederherstellung –<br />
alle drei Aspekte des <strong>Implantat</strong>designs sind Spiegel<br />
einer durch Pragmatik geprägten Entwicklungsarbeit.<br />
Die Kanten des in seinem Grundkörper rechteckigen<br />
Schaftes sind aus Gründen der Rotationsstabilität<br />
lateral ausgeprägt gestaltet. Medial sind sie gerundet,<br />
um eine sprengende Wirkung zu minimieren.<br />
Das distale Ende des Schaftes weist keine Strukturierung<br />
der Oberfläche auf, da die Fixierung im metaphysären<br />
Bereich des Schaftes stattfindet (Bülow<br />
und Scheller 1996, Spotorno et al. 1987, 1993). Das<br />
distale Schaftende ist asymmetrisch gestaltet, um<br />
lateral einen großflächigen Kontakt zu schaffen und<br />
die hier auftretenden Kräfte aufzunehmen.<br />
Das <strong>Implantat</strong> ist beidseits verwendbar. Die seitlichen<br />
Finnen des Schaftes füllen den anatomischen<br />
Vorgaben entsprechend den Markraum aus, ohne<br />
dabei Femur-sprengend zu wirken, da die mediale<br />
Finne kurz gehalten ist, die laterale abgeflacht und<br />
beide mit Hohlschliff versehen sind (Abb. 3). Der<br />
Hohlschliff dient dem Einschneiden in die Spongiosa,<br />
was die sprengende Wirkung verringert. Zusätzlich<br />
dient er der Fixierung, da Knochen besser an Kanten<br />
als an Flächen heranwächst. Die Finnen sind zudem<br />
konisch gestaltet zur Sicherung einer stabilen<br />
Verklemmung.<br />
Sowohl die Kürze des Schaftes als auch die Asymmetrie<br />
der Schaftspitze wurden unter dem Aspekt<br />
weitgehender Schonung der von medial kommenden<br />
Nutritialgefäße gewählt. Die Schonung der für den<br />
Knochenstoffwechsel erforderlichen Gefäße durch<br />
die Minimierung des Spongiosaverbrauches beeinflusst<br />
die Verankerung des <strong>Implantat</strong>es im Knochen<br />
auf Dauer positiv (Ishaque et al. 2003). Den anatomischen<br />
Gegebenheiten entsprechend ermöglichen<br />
12 Schaftgrößen von 10,5 bis 12,0 cm Länge, einer
Rationale Entwicklungsgründe und erste klinische Erfahrungen mit dem zementfreien privelop-Hüftschaft 219<br />
Die Eröffnung des Markraums geschieht durch Hohlmeißel<br />
und Reibahle. Entsprechend der Größe der<br />
<strong>Implantat</strong>e stehen 12 Raspeln zur Verfügung. Außer<br />
der Größe 1 sind alle weiteren Raspeln ausschließlich<br />
m/l-seitig mit einer Zahnung versehen, da das<br />
<strong>Implantat</strong> nur in dieser Ebene sowie in der Länge mit<br />
den Größen „wächst“. Zur Schonung des Gewebes<br />
sind die Raspeln a/p-seitig glatt gestaltet (Abb. 5).<br />
Abb. 5 Die Raspel Größe 1 hat auf allen Seiten eine Zahnung,<br />
die übrigen Raspeln nur medial/lateralseitig (im Bild<br />
die Raspel Größe 6).<br />
Abb. 4 Darstellung der Größenzunahme des privelop-Hüftschaftes.<br />
Die Finnenbreite ist variabel über die Größen. Die<br />
Schlankheit und Kürze des Schaftes ermöglicht deutlich<br />
weniger invasive Eingriffe (minimalinvasiv im Hinblick auf<br />
Knochenresektion, lowinvasiv bzgl. Schnittgröße).<br />
über die Größen variablen Finnenbreite von 15 bis 21<br />
mm sowie einem Tiefenzuwachs (lateral) von ca. 1,1<br />
mm pro Größe eine exakte Größenauswahl des<br />
Schaftes (Abb. 4). Die Schlankheit und Kürze des<br />
Schaftes ermöglicht deutlich weniger invasive Eingriffe<br />
(minimalinvasiv im Hinblick auf Knochenresektion,<br />
lowinvasiv bzgl. Schnittgröße) (Popken et al.<br />
2003).<br />
Zur Kontrolle des korrekten Sitzes des <strong>Implantat</strong>es<br />
dient eine am Übergang vom Schenkelhals zum<br />
Schaft markierte Resektionslinie.<br />
Einfache und systematische OP-Technik<br />
<strong>Implantat</strong> und das auf das Wesentliche reduzierte<br />
Instrumentarium ermöglichen neben allen Standardzugängen<br />
auch eine wenig invasive Operationstechnik<br />
durch kleine Zugänge zum Hüftgelenk.<br />
Eine weitere Option dieses Systems besteht darin,<br />
die passende Femurraspel mit einem Probekonus<br />
und Probe-Hüftkopf auszustatten, was zur sicheren,<br />
korrekten <strong>Implantat</strong>größenwahl, einer Minimierung<br />
des Traumas und zur Reduzierung der OP-Zeiten<br />
führt (Abb. 6).<br />
Abb. 6 Auf jede Raspel kann jeder Hüft-Probekopf direkt<br />
aufgesteckt werden.<br />
Die Spitze des Schafteinschlägers ist derart gestaltet,<br />
dass der Operateur während des Einschlagens<br />
richtungsweisend auf das <strong>Implantat</strong> Einfluss nehmen<br />
kann (Abb. 7).
220 P. Schütz, H. P. Kloß, E. Schäfer<br />
• Degenerative, posttraumatische oder rheumatische<br />
Arthrose.<br />
• Avaskuläre oder tumorbedingte Nekrose.<br />
• Arthrose infolge angeborener oder erworbener<br />
intraartikulärer oder extraartikulärer (Achs-)Fehlstellungen.<br />
• Der privelop-Hüftschaft zementfrei kann auch zur<br />
Rettung früher fehlgeschlagener Operationsversuche<br />
indiziert sein.<br />
Patienten, Untersuchungszeitraum und<br />
Ergebnisse<br />
Abb. 7 Privelop-Hüftschaft und Schaft-Einschläger.<br />
Reduziertes pragmatisches und wirtschaftliches<br />
Instrumentarium<br />
Der auf das Notwendige reduzierte Umfang des<br />
Instrumentensatzes bietet – über die oben beschriebenen<br />
Erleichterungen im Arbeitsablauf hinaus – Vorteile,<br />
die alle Bereiche des OPs betreffen: Von der<br />
ökonomischen Lagerhaltung über Gewichtreduzierung<br />
und Erleichterung der Handhabung der Instrumentensiebe<br />
bis hin zu einem ergonomischen<br />
Design aller Instrumentengriffe wurden bei der Entwicklung<br />
des Instrumentariums wichtige Gesichtspunkte<br />
der täglichen Arbeit berücksichtigt (Abb. 8).<br />
Von Februar 2004 bis Januar 2006 versorgte die äks<br />
280 Patienten mit dem zementfreien privelop-Hüftschaft.<br />
60 davon (61 Gelenke) wurden in der Zeit von<br />
Februar bis November 2004 versorgt und nachuntersucht:<br />
36 Frauen (37 Gelenke) und 24 Männer mit<br />
einem Durchschnittsalter von 62 Jahren (37 bis 74).<br />
Abbildung 9 zeigt die Altersstruktur der Patienten.<br />
91 % der operierten Patienten litten unter Osteoarthrose,<br />
Dysplasie-Arthrose oder einer Kombination<br />
aus beiden. Abbildung 10 stellt die Verteilung der Diagnosen<br />
dar.<br />
Abb. 9 Altersstruktur der Patienten.<br />
Abb. 8 Komplettes privelop-Instrumentarium.<br />
Indikationen<br />
Ein Totalersatz des Hüftgelenkes ist bei Patienten<br />
indiziert, die die entsprechende Funktionsfähigkeit<br />
aus einem der folgenden Gründe verloren haben:<br />
• Degenerative, posttraumatische oder rheumatoide<br />
Arthritis.<br />
Abb. 10 91% der operierten Patienten litten unter Osteoarthrose,<br />
Dysplasie-Arthrose oder einer Kombination aus<br />
beiden.
Rationale Entwicklungsgründe und erste klinische Erfahrungen mit dem zementfreien privelop-Hüftschaft 221<br />
Alle Patienten wurden gebeten, sich 6-9 Wochen<br />
nach der Operation in der Praxis vorzustellen, um<br />
eine erste Nachuntersuchung vorzunehmen. Dieser<br />
Aufforderung kamen 57 Patienten nach. Zwei der<br />
nicht erschienenen Patienten kamen aber zur<br />
Nachuntersuchung nach 5-9 Monaten (für jeden von<br />
ihnen wurde 8 Monate nach der Operation ein Harris-<br />
Hip-Score von 96 ermittelt), eine weitere dieser Patienten<br />
hat sich im Oktober 2004 auch in der zweiten<br />
Hüfte einen privelop-Hüftschaft implantieren lassen.<br />
Ein Patient wurde nach seiner Operation nicht wieder<br />
gesehen. Beide Untersuchungen (präoperativ sowie<br />
6-9 Wochen nach OP) wurden nach dem Harris-Hip-<br />
Score bewertet.<br />
Der durchschnittliche Harris-Hip-Score bei 57 Patienten<br />
lag präoperativ bei 46,7 und 6-9 Wochen nach<br />
der Operation bereits bei 84,9. Abbildung 11 zeigt<br />
die Gegenüberstellung der präoperativen Ergebnisse<br />
mit denen der Untersuchung 6-9 Wochen nach der<br />
Operation sowie die Streuung der Werte. Darüber<br />
hinaus wurde eine Einteilung in folgende vier Gruppen<br />
vorgenommen: ausgezeichnet (90-100 Punkte),<br />
gut (80-89 Punkte), mittelmäßig (70-79 Punkte) und<br />
unbefriedigend (
222 P. Schütz, H. P. Kloß, E. Schäfer<br />
Zu beachten ist bei oben genannten Werten, dass<br />
auf eine Aufsplittung der Ergebnisse nach Patienten<br />
mit und ohne veränderte Gegenseite verzichtet<br />
wurde. Der oft angegebene Score ohne veränderte<br />
Gegenseite liegt häufig fast 5 Punkte über dem<br />
Score mit veränderter Gegenseite.<br />
Fazit<br />
Mit dem privelop-Hüftschaft wurden bewährtes<br />
Material und optimiertes Design erweitert um Aspekte<br />
einer Reduzierung der Operationstraumatisierung<br />
unter weitgehender Berücksichtigung biomechanischer<br />
Gesichtspunkte und organisatorischer sowie<br />
betriebswirtschaftlicher Aspekte. Entstanden ist ein<br />
Standard-Kurzschaft, der ein weites Indikationsspektrum<br />
besitzt und speziell auch für junge Patienten<br />
in höchstem Maße geeignet ist.<br />
Abb. 16 Standardschaft und privelop-Hüftschaft im Vergleich.<br />
Die klinischen Frühergebnisse bestätigen die Erwartungen<br />
in höchstem Maße (Abb. 15-19). Dass der<br />
zementfreie privelop-Hüftschaft sich auch in Langzeitergebnissen<br />
bewähren wird, lässt sich aufgrund<br />
folgender Punkte sagen:<br />
Im Dauerschwingtest nach ISO 7206-4/-8 wurde ein<br />
Schaft der Größe 1 während 5 Mio. Zyklen mit einer<br />
Last von maximal 2300 N belastet. Um das Potential<br />
des Schaftes zu überprüfen, wurde darüber hinaus<br />
ein Laststeigerungsversuch vorgenommen. Hierbei<br />
wurde nach 5 Mio. Lastwechseln das <strong>Implantat</strong><br />
jeweils nach weiteren 1 Mio. Zyklen mit einer erhöhten<br />
Last versehen. Während dieses Laststeigerungsversuches<br />
ertrug der Schaft eine Höchstlast von<br />
4800 N nach 10 Mio. Zyklen ohne Schädigung oder<br />
Anzeichen für einen baldigen Schaden. So kann die<br />
Aussage getroffen werden, dass die Dauerfestigkeit<br />
des privelop-Hüftschaftes (Größe 1) oberhalb von<br />
4800 N liegt<br />
Abb. 17 privelop-Hüftschaft beidseits.<br />
Bei den nachuntersuchten Patienten wurden auf den<br />
vorgelegten Röntgenbildern weder eine Sinterung<br />
noch Lysesäume im Bereich des Schaftes gesehen.<br />
Sowohl im Bereich des Materials als auch im Bereich<br />
der Verankerung wurden beim privelop-Hüftschaft<br />
bewährte Wege beschritten. Alle zusätzlich verwirklichten<br />
Merkmale stellen keine Beeinträchtigung im<br />
Hinblick auf Materialverträglichkeit und/oder Sicherheit<br />
der Verankerung gegenüber vergleichbaren<br />
bewährten Hüftschäften dar.<br />
Zusammenfassung<br />
Der zementfreie privelop-Hüftschaft ist ein Standard-Kurzschaft,<br />
entwickelt mit dem Ziel, in folgenden<br />
wesentlichen Bereichen Verbesserungen<br />
umzusetzen:<br />
Abb. 15 Schenkelhalsprothese und privelop-Hüftschaft im<br />
Vergleich.<br />
• Erstens wird durch das Design als kurzer Standardschaft<br />
mit metaphysärer Verankerung eine<br />
deutliche Verringerung der Invasivität des Eingriffes<br />
– insbesondere der Knochenresektion –
Rationale Entwicklungsgründe und erste klinische Erfahrungen mit dem zementfreien privelop-Hüftschaft 223<br />
angestrebt, bei sicherem Halt durch den rechteckigen<br />
Schaftkörper und die seitlich schneidenden<br />
Finnen.<br />
• Zweitens sollte durch einen CCD-Winkel von<br />
131° an bewährte biomechanische Prinzipien<br />
angeknüpft und ein Offset erreicht werden, der<br />
den anatomischen Hebelverhältnissen möglichst<br />
vieler Patienten nahe kommt.<br />
• Darüber hinaus sollte das <strong>Implantat</strong> für junge<br />
wie ältere Patienten geeignet sein und eine<br />
hohe Lebensdauer haben.<br />
Die ersten klinischen Ergebnissen zeigen, dass<br />
sich die Prothese hervorragend bewährt: Der Harris-Hip-Score<br />
verbesserte sich von durchschnittlich<br />
45,2 präoperativ auf 85,2 bereits 6 bis 9<br />
Wochen nach der Operation und auf 92,7 nach<br />
durchschnittlich 7 Monaten (ohne Aufsplittung in<br />
Patienten mit und ohne veränderte Gegenseite).<br />
Dies lässt erstklassige Zwei-Jahres-Ergebnisse<br />
erwarten. Aufgrund der Eigenschaften und Ergebnisse<br />
des Dauerstandsversuches des privelop-<br />
Hüftschaftes kann von einer hohen Standzeit ausgegangen<br />
werden.<br />
Abb. 18 privelop-Hüftschaft rechts.<br />
Literatur<br />
Bülow JU, Scheller G, Arnold P, Synatschke M, Jani<br />
L. Follow-up (6-9 years) results of the uncemented<br />
CLS Spotorno stem. In: Arch Orthop Trauma Surg<br />
1996, 115 (3-4): 190-4<br />
Goldberg VM et al. Biology of grid-blasted titanium<br />
alloy implants. In: Clin Orthop Relat Res 1995; Okt.<br />
(319) 122-129<br />
Hilburg N. Kompendium d. Hüftendoprothetik, Uni<br />
München 2002. Berichterstatter: Prof. Dr. Dr. W. Plitz<br />
Ishaque B, Wienbeck S, Stürz H. Die Druckscheibenendoprothese<br />
des Hüftgelenkes: 5-9 Jahres-Ergebnisse.<br />
In: Z Orthop Ihre Grenzgeb 2003; 141<br />
Jerosch J, Funken S. Veränderung des Offsets nach<br />
<strong>Implantat</strong>ion von Hüftalloarthroplastiken. In: Orthop<br />
Praxis 2003; 39(4): 226-233<br />
Oehme S. Erfahrungen mit der MAYO-Schenkelhalsprothese.<br />
In: Orthop Praxis 38 2002; 8: 526-530<br />
Abb. 19 privelop-Hüftschaft links.<br />
Popken F, König DP, Eysel P. Kongressbericht Minimalinvasive<br />
Endoprothetik. In: Dt. Ärzteblatt 100,<br />
Ausgabe 49 vom 05.12.2003
224 P. Schütz, H. P. Kloß, E. Schäfer<br />
Schreiner U, Scheller G. Grundlagen der Osseointegration<br />
von Hüftpfannen-<strong>Implantat</strong>en. In: Effenberger<br />
H, Zichner L, Richolt J: Pressfitpfannen, Verlag MCU<br />
2004, 57-61<br />
Specht J et al. Die Schenkelhalsendoprothese Cut<br />
2000 – erste klinische, röntgenologische und szintigraphische<br />
Ergebnisse. In: Orthop Praxis 39, 2003;<br />
5: 307-311<br />
Spotorno L, Schenk RK, Dietschi C, Romagnoli S,<br />
Mumenthaler A. Personal experiences with uncemented<br />
prostheses. In: Orthopäde 1987; 6(3): 225-38<br />
Spotorno L, Romagnoli S, Ivaldo N, Grappiolo G,<br />
Bibbiani E, Blaha DJ, Guen A. The CLS system.<br />
Theoretical concept and results. In: Acta Orthop Belg<br />
1993; 59 Suppl 1: 144-8<br />
Thomas W et al. Ergebnisse der ESKA Endoprothesen<br />
Cut 2000. In: Minimalinvasive Endoprothetik,<br />
Kölner Kongress, April 2004